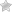Одни вирусы способны интегрироваться в геном клетки-мишени и таким образом оставаться во всех дочерних клетках, которые будут в будущем получены после ее деления.
К таким вирусам относятся гаммаретровирусы и лентивирусы. Другие делать этого не умеют (например, адено- и аденоассоциированные вирусы).
Но для производства белков и репликации (размножения) все они используют клетку и ее синтетический аппарат.
Несмотря на некоторую «несамостоятельность» в размножении, вирусы способны наследовать генетические мутации и подвержены эволюционному отбору. Выживает сильнейший, а в случае вируса — самый устойчивый и заразный.
Как это работает?
Для того чтобы вирус мог проникнуть в клетку, белки его оболочки должны связаться с мембранными белками клетки-мишени. Важно отметить, что проникает вирус только в те клетки, которые могут в дальнейшем помочь его репликации. Вирус ВИЧ живет в клетках иммунной системы, вирус гепатита С — в клетках печени. Есть особые вирусы, которые поражают только растения или даже только бактерии.
В целом у вирусов существуют разные стратегии доставки вирусного материала в клетку. Какие-то вирусы размножаются в ее цитоплазме, а какие-то — в ядре. Некоторые умеют «впрыскивать» свою генетическую информацию прямо через мембрану, когда сам капсид остается снаружи.
Объединяет их одно: после того как вирусная информация доставлена в клетку, та, «забывая» о своей изначальной функции, начинает заниматься в первую очередь репликацией вируса. Клетка производит матричную РНК (мРНК), с которой затем синтезируются вирусные белки и копируется геном, и сама собирает новую вирусную частицу.
Строение вируса гриппа. Под оболочкой вириома – генетический материал вируса, необходимый для его воспроизводства в клетке.
В большинстве случаев вирус убивает клетку, чтобы выйти наружу и приступить к поиску новой «жертвы». Но иногда этого не происходит: некоторые вирусы, в том числе ВИЧ, могут отделяться от клетки, обзаведясь собственной оболочкой и оставив клетку в живых, чтобы та продолжила производить новые вирусные частицы.
Содержащие неактивный вирус и оставшиеся в живых клетки иногда сохраняют возможность нормального функционирования. В этом случае клетки могут быть заражены, но вирус проявит себя спустя длительный период времени. Так устроен герпес.
В зависимости от того, каким типом нуклеиновой кислоты представлен генетический материал, выделяют ДНК-содержащие вирусы и РНК-содержащие вирусы. И тут стоит остановиться на классификации.
Типы вирусов. Коротко о главном
Современная типология вирусов содержит 7 классов и была предложена Дэвидом Балтимором еще в 1971 году. С тех пор, впрочем, она была уточнена и расширена, в том числе советскими учеными. И выглядит в настоящее время таким образом:
Вирусы, содержащие двухцепочечную ДНК
Описание
Для репликации вирусу необходимо попасть в ядро клетки-мишени и воспользоваться ее ДНК-полимеразой. Иногда вирус вызывает незапланированное деление самое клетки, то есть становится онкогенным. Эти вирусы хорошо изучены.
- Пример: Вирус герпеса, адено- и папилломавирусы
- Вирусы, содержащие одноцепочечную ДНК
- Описание
- Попадая в ядро клетки, вирусы образуют двухцепочечную ДНК, после чего реплицируются так же, как вирусы класса I.
- Пример: Парво- и цирковирусы
- Вирусы, в которых РНК способна к репликации (редупликации)
- Описание
Вирусы этого класса могут размножаться в цитоплазме клетки, им не нужна молекула ДНК. Каждый ген, находящийся в РНК вируса, кодирует только один вирусный белок.
- Пример: Бирна- и реовирусы
- Вирусы, содержащие одноцепочечную (+) РНК
- Описание
Из геномной (+) РНК на рибосомах хозяина создаются вирусные белки. В одном фрагменте РНК могут быть закодированы разные белки, что увеличивает сложность вируса без удлинения генов.
- Пример: Пикорнавирусы (полиомиелит, гепатит А) и коронавирусы
- Вирусы, содержащие одноцепочечную (–) РНК
- Описание
(–) РНК этих вирусов предварительно должна быть транскрибирована в (+) РНК вирусными РНК-полимеразами, после чего может начаться синтез вирусных белков. Вирусы этого класса делятся еще на две группы, в зависимости от их генома и места его репликации (цитоплазма или ядро).
- Пример: Филовирусы, аренавирусы (геморрагическая лихорадка Ласса), ортомиксовирусы (вирусы гриппа) и так далее.
- Вирусы, содержащие одноцепочечную (+) РНК, реплицирующиеся через стадию ДНК
- Описание
Такие вирусы используют фермент обратную транскриптазу для превращения (+) РНК в ДНК, которая встраивается в геном хозяина ферментом интегразой. Дальнейшая репликация происходит при помощи полимераз клетки хозяина.
- Пример: Ретровирусы (в том числе ВИЧ)
- Вирусы, содержащие двухцепочечную ДНК, реплицирующиеся через стадию одноцепочечной РНК
- Описание
- Молекула ДНК замкнута в кольцо и является матрицей для синтеза мРНК и дополнительных молекул РНК, которые используются при репликации вирусного генома обратными транскриптазами.
- Пример: Колимовирусы (вызывают инфекции растений) и гепаднавирусы (например, гепатит В)
Как правило, организмы умеют бороться с паразитирующими на них вирусами. На примере млекопитающих и человека мы обычно говорим о главном инструменте — врожденном иммунитете.
Впрочем, наиболее эффективен этот вид защиты в отношении бактериальных инфекций и не может обеспечить продолжительную и надежную защиту, особенно от инфекций вирусных.
Именно поэтому огромное значение имеет приобретенный иммунитет, в результате которого клетки иммунной системы обучаются вырабатывать специфические к вирусу антитела, способные уничтожать как саму вирусную частицу, так и зараженные ею клетки.
Еще одна врожденная система борьбы с вирусными инфекциями — внутриклеточная. Как правило, клетка способна распознать чужеродную РНК в своей цитоплазме, куда ее сперва и доставляют многие вирусы, и имеет специальные комплексы для ее деградации. Но часть вирусов научились обходить и эту ловушку. К примеру, ротавирусы, которые даже внутри клетки сохраняют капсид с геномной РНК.
С приобретенным иммунитетом тоже не все гладко. Некоторым вирусам, например, ВИЧ, удается избежать иммунного ответа.
Другим, например нейротропным вирусам, — уклониться от него, выбрав безопасную среду обитания: они распространяются среди клеток нервной системы, где их не может «достать» иммунная система.
Самый известный из таких вирусов — вирус бешенства, который способен проникать в нейроны.
Миссия: уничтожить
Основная сложность в лечении вирусных заболеваний заключается в том, что они используют естественные функции клеток-мишеней для своего размножения, поэтому ученым зачастую оказывается не так-то просто придумать препарат, который будет токсичен для вируса и безопасен для самой клетки. Если такой безопасности достичь не удастся, лекарство будет иметь слишком много побочных эффектов, повреждающих сам организм, что окажется нецелесообразно для использования.
Сравнение жизненных циклов ВИЧ и вируса гриппа. Если первый использует обратную транскрипцию и живет в клетках иммунной стистемы, вирион второго, проникая в эпительные клетки дыхательных путей целиком – а именно там он и обитает – распадается уже внутри клетки, а репликация вирусной РНК происходит в ядре с помощью вирусных полимераз PA, PB1 и PB2 путем комплементарного копирования.
По принципу действия противовирусные препараты подразделяются на две группы: стимулирующие иммунную систему атаковать вирусы (например, за счет индукции синтеза белков-интерферонов) и атакующие вирусы напрямую.
Препараты второй группы различаются по этапу жизненного цикла вируса, на котором они активны: это препараты, препятствующие проникновению вируса в клетку, препятствующие размножению вируса внутри клетки и препятствующие выходу копий вируса из клетки.
Чтобы помешать проникновению вируса, препарат должен заблокировать рецептор на клетке, с которым связывается вирусная частица. Так работает, например, ибализумаб — зарегистрированный в США новый препарат против ВИЧ, о котором мы недавно писали.
Такие противовирусные препараты, как уже давно известный ацикловир (им лечат инфекции, вызванные простым вирусом герпеса) или ламивудин (активен против ВИЧ и гепатита В), представляют собой синтетические аналоги нуклеозидов — «букв», из которых состоят нуклеиновые кислоты. Если эти модифицированные, неправильные нуклеозиды попадают в клетку, вирусный геном, в который они оказались встроены, становится непригоден для дальнейшего распространения вируса.
Еще один класс противовирусных препаратов блокирует ферменты, необходимые для создания и модификаций белков вируса. Такие лекарства называют протеазными ингибиторами.
Вместо заключения: а могут ли вирусы приносить пользу?
Безусловно, да. Несмотря на то, что вирусы ассоциируются у большинства людей с однозначным вредом, они могут приносить и пользу — если речь идет о так называемых вирусных векторах и терапевтических подходах на их основе.
Исследователи давно научились помещать в белковую оболочку вируса интересующие их нуклеиновые кислоты, чтобы доставлять нужный ген в клетки, а также убирать те гены, которые делают вирус опасным для организма.
Это позволило сделать возможной генную терапию, помогающую бороться с заболеваниями, вызванными известными генетическими мутациями. Создание вирусных векторов — достаточно непростая задача, к тому же ограниченная свойствами самих вирусных частиц: количеством помещающейся генетической информации, местом ее вставки, стабильностью.
Кроме того, вирусный вектор, используемый в медицине, не должен вызывать иммунного ответа или критично влиять на жизнедеятельность клетки. Тем не менее эти сложности решаются, поэтому уже одобрен ряд вполне успешных и безопасных генных терапий.
А в качестве основы для вирусных векторов чаще всего используются ретро-, ленти-, адено- и аденоассоциированные вирусы.
COVID-19: механизмы и пути передачи, инкубационный период, группы риска
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус в настоящее время известен как коронавирус 2 тяжелого острого респираторного синдрома (Severe acute respiratory syndrome-related coronavirus 2 – SARS-CoV-2), и вызванное им заболевание называется коронавирусной болезнью 2019 (COronaVIrus Disease 2019 – COVID-19). Механизм передачи инфекции — это способ перемещения инфекционного возбудителя из зараженного организма в восприимчивый. Каждое инфекционное заболевание имеет свой характерный путь передачи возбудителя, который сформировался в процессе эволюции для сохранения возбудителя как вида. Механизм передачи возбудителя включает три фазы:
- Выведение возбудителя из организма хозяина в окружающую среду.
- Пребывание возбудителя в окружающей среде.
- Внедрение возбудителя в новый восприимчивый организм.
Основной механизм передачи коронавирусной инфекции – воздушно-капельный (или воздушно-пылевой), при котором возбудители локализуются в слизистой оболочке дыхательных путей и переносятся в новый организм через воздух.
При этом пути передачи возбудитель поступает во внешнюю среду при чихании и кашле с каплями жидкости и внедряется в организм человека при вдыхании воздуха, содержащего инфицированные частицы.
Если частицы маленькие, они какое-то время находятся в воздухе в виде аэрозоля (капли, взвешенные в воздухе), а если частицы крупнее, то они оседают на различные поверхности на расстоянии до двух метров вокруг больного человека.
Очень часто это предметы частого пользования: ручки двери, поручни в транспорте, мобильные телефоны и т.д. Прикасаясь к своему лицу человек заносит вирус на слизистые носа, рта, глаз.
Рисунок 1. Схема движения жидкого секрета (который может содержать вирусы) при кашле, чихании или разговоре. 1 – Крупные частицы, которые оседают на поверхностях на расстоянии до двух метров вокруг больного человека. 2 – Движение мелких частиц, которые некоторое время находятся в воздухе в виде аэрозоля (3)
Пребывание вируса в окружающей среде
- Нахождение вируса в воздухе
В эксперименте, проведенном учеными – биологами, было обнаружено, что вирус может оставаться в воздухе в течение трех часов. Результаты других исследований говорят о том, что в большинстве реальных ситуаций вирус находится в воздухе до 30 минут, прежде чем осесть на какую-либо поверхность.
- Нахождение вируса на различных поверхностях
Большие исследования, которые проводились после предыдущих вспышек коронавирусной инфекции, показали, что на стальных поверхностях некоторые из коронавирусов могут сохраняться до 4 дней даже при температуре 40°С. На бумаге, при комнатной температуре, вирус может сохраняться 4-5 дней, на стеклянных поверхностях – 4 дня, на пластике -6 дней.
- На основе этих данных ученые предположили такую же устойчивость и у COVID-19.
- Инкубационный период
- Инкубационный период – это период времени от момента внедрения возбудителя в организм и до появления первых клинических симптомов болезни.
Для COVID-19 (на основании полученных данных) инкубационный период составляет от 2 до 14 дней, в среднем для большинства заболевших – 5,2 дня.
Длительность инкубационного периода зависит от ряда факторов:
- Вида микроорганизма
- Инфицирующей дозы (минимальное количество патогена, которое способно вызвать болезнь)
- Вирулентности (степени способности вируса заражать организм)
- Пути проникновения в организм
- От состояния организма, в который внедряется вирус
Во время инкубационного периода коронавирус проникает в эпителиальные клетки слизистой оболочки бронхолегочной системы и начинает свое воспроизведение. В процессе воспроизведения новых вирусов зараженная клетка чаще всего погибает.
Симптомов заболевания в инкубационном периоде еще нет, но в организме уже происходят патологические реакции, которые направлены на борьбу с инфекционным агентом и если этих мер защиты оказывается недостаточно, то инфекционный процесс развивается дальше.
Кто может быть заразен?
Период времени в течение которого человек заразен точно не определен, но данные некоторых исследований указывают на то, что человек с COVID-19 способен распространять вирус до появления каких-либо симптомов (за 1-3 дня до первых признаков болезни). Наиболее заразными считаются люди в момент, когда заканчивается инкубационный период и появляются симптомы заболевания.
Продолжительность выделения вируса может быть различна и зависеть от тяжести течения заболевания. На практике, если пациент находился в больнице, то он считается здоровым после двух отрицательных тестов на COVID-19, взятых с интервалом в 24 часа. При лечении в домашних условиях необходимо соблюдение трех условий:
- С момента появления симптомов прошло не менее 7 дней.
- Нет симптомов коронавирусной инфекции (кашель, одышка и др.).
- В течение трех суток температура тела не повышалась.
Одним из важных эпидемиологических показателей является «базовое репродуктивное число», которое помогает спрогнозировать масштаб заражения.
Базовое репродуктивное число показывает то количество человек, которых может заразить вокруг себя один заболевший. Например, базовое репродуктивное число для гриппа равно 1-2, для кори – 12-18. Для COVID-19 (по оценке китайских эпидемиологов) – около 4. Таким образом, можно сделать вывод о том, что новый коронавирус в 3-4 раза менее заразен, чем корь и в 2-3 раза более заразен, чем грипп.
Тяжесть течения заболевания, симптомы, возрастные особенности и группы риска
В феврале 2020 года китайские ученые опубликовали отчет, который был составлен на анализе более 70 тыс. случаев COVID-19. В настоящее время это самое крупное исследование.
Статистические данные этого исследования таковы:
- Бессимптомно COVID-19 протекает у 1 % заразившихся.
- Легкая степень тяжести течения (без развития пневмонии или с признаками пневмонии среднетяжелого течения) зарегистрирована у 80% заболевших.
- Тяжелое течение COVID-19 (с признаками выраженной дыхательной недостаточности и поражением более 50% легочной ткани по данным рентгенологического исследования) – у 15% пациентов.
- Крайне тяжелое течение, с развитием шокового состояния и недостаточности нескольких органов наблюдалось у 3% пациентов.
Возрастные особенности:
Основная группа заболевших -87% – это были люди в возрасте от 30 до 79 лет, старше 80 лет – 3 % пациентов, заболевшие дети до 10 лет составляли 1%, подростки (от 10 до 19 лет) – 1% заболевших.
Основываясь на имеющейся в настоящее время информации и клиническом опыте, пожилые люди и люди любого возраста, которые имеют серьезные основные заболевания, подвержены высокому риску тяжелого течения COVID19.
Данные исследований однозначно выделяют в основную группу высокого риска тяжелого течения коронавирусной инфекции следующие заболевания:
- Гипертоническая болезнь (артериальная гипертензия)
- Ишемическая болезнь сердца
- Бронхиальная астма (средней и тяжёлой степени течения заболевания)
- Хроническая обструктивная болезнь легких (ХОБЛ) и другие заболевания легких
- Сахарный диабет
- Ожирение (ИМТ более 40)
- Хронические болезни почек, в том числе находящиеся на программном гемодиализе
- Люди с хроническими заболеваниями печени
Состояния, которые существенно утяжеляют течение COVID-19 связаны с заболеваниями, влияющими на иммунную систему человека: онкологические заболевания и проводимая химиотерапия, прием препаратов, подавляющих иммунитет (пациенты после трансплантации органов и тканей) и иммунодефицитные состояния.
Некоторые исследователи выделяют лабораторные данные, которые также в свою очередь могут повышать риск тяжелых осложнений коронавирусной инфекции.
К ним относится низкое содержание лимфоцитов (лимфопения); увеличение уровня лактатдегидрогеназы и креатининфосфокиназы; повышение уровня маркеров воспаления (С- реактивного белка); изменение в системе гемостаза (удлинение протромбинового времени, повышение D- димера).
Литература:
- Официальный сайт Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека.
- Kampf G, Todt D, Pfaender S, Steinmann E. Persistence of coronaviruses on inanimate surfaces and their inactivation with biocidal agents. J Hosp Infect, 2020 тMar;104(3):246-251
- Xiaobo Yang, Yuan Yu et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. The Lancet, 2020.
- Рекомендации ВОЗ для населения. Вопросы и ответы о коронавирусной инфекции COVID-19.
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, Xiang J, Wang Y, Song B, Gu X, Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-1062
- Zunyou Wu, MD, PhD; Jennifer M. McGoogan, PhD. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in ChinaSummary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA. 2020;323(13):1239-1242.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Механизмы вирусного заражения
Большинство вирусов видоспецифичны и могут поражать только определенные виды хозяев и конкретные клетки-мишени. Вирусные белки в капсиде вируса могут иметь сродство к белкам на поверхности клетки.
Для проникновения в клетку белки слияния вируса используют соответствующие белки оболочки клетки — рецепторы. Если вирус не находит подобный рецептор, заражения не случится.
Именно поэтому коронавирусы не заражают через кожу: у ее клеток нет необходимых рецепторов.
Рецепторами могут выступать любые белки клеточной оболочки. Конечно, они созданы не для того, чтобы вирус мог за них зацепиться, а для решения других задач.
Например, белок ACE2, который отвечает за регулирование давления крови у человека, оказался рецептором для коронавируса SARS-CoV-2.
А несколько других важных для иммунного ответа организма белков стали рецепторами для ВИЧ.
После того как вирус зацепился за рецептор на клеточной оболочке, ему нужно попасть внутрь клетки. Это может происходить по двум основным сценариям: через эндоцитоз или напрямую через клеточную мембрану.
Рассмотрим первый случай на примере вируса гриппа.
Когда вирус попадает на клетку, она «чувствует», что что-то находится на ее оболочке, и поглощает это с помощью обычного эндоцитоза, то есть окружает частицу и «поедает», захватывая внутрь.
Затем вирус попадает в лизосому — специальный пузырек с агрессивной кислотной средой, в котором происходит дефрагментация внешних частиц на будущий строительный материал для клетки.
Но вирус гриппа оказался хитрым. Он не разрушается в этих пузырьках благодаря белку, который умеет сливать его мембрану с мембраной лизосомы, и активируется именно в кислой среде. Получается, что мембраны вируса и лизосомы сливаются как два воздушных пузыря, после чего генетический материал вируса выбрасывается в клетку.
Во втором случае оболочка вируса сливается сразу с клеточной мембраной по тому же принципу, как это происходит с лизосомой, после чего его генетический материал и белки мигрируют непосредственно внутрь клетки. Так действует ВИЧ. Этот процесс очень отдаленно похож на слияние жировых пятен в супе.
Обычно клеточные мембраны не сливаются, иначе жизнь на Земле была бы невозможна, поэтому вирус создал специальный механизм. Он очень близко подводит свою липидную мембрану к липидной мембране клетки и за счет специальных белков немного раздвигает липиды оболочки. Так вирусный геном попадает в клетку.
Когда генетический материал вируса оказывается в клетке, он ведет себя по-разному в зависимости от его структуры. Репликация генома у большинства ДНК-содержащих вирусов происходит в клеточном ядре. РНК-вирусы, как правило, реплицируются в цитоплазме. Но есть исключение — РНК-содержащие ретровирусы, способные к обратной транскрипции.
Для репликации такие вирусы используют промежуточную стадию в виде ДНК-молекулы. На вирусной РНК строится одиночная цепочка ДНК, а затем дополняется комплементарной цепочкой и встраивается прямо в хромосомы хозяина, ничем не отличаясь от генов, которые мы унаследовали от родителей.
После этого новые вирионы (вирусные частицы) появляются благодаря работе этого нового «гена».
Например, SARS-CoV-2 никак не взаимодействует с генетическим материалом клетки и находится только в цитоплазме, где происходит репликация его РНК и строятся необходимые вирусу белки. Там же происходит сборка новых вирионов, которые затем выходят из клетки. Вирус иммунодефицита человека тоже содержит РНК, но относится к ретровирусам, то есть его геном встраивается в клеточную хромосому.
«Спящие агенты» и латентный резервуар
Вирусы могут иметь разную степень патогенности (возможность вызывать инфекционный процесс), и это не всегда связано с их способностью взаимодействовать с геномом пораженной клетки.
Герпес-вирусы не внедряются в клеточную ДНК, однако могут долго существовать в организме, и избавиться от них очень трудно, от некоторых и вовсе невозможно.
И даже самые безобидные из герпес-вирусов время от времени могут начать снова реплицироваться в организме.
С другой стороны, РНК-вирус иммунодефицита человека встраивается в ДНК лимфоцитов, но опасен он не поэтому. Он может годами не реплицироваться, а находиться в состоянии «спящего агента» из детективных романов. Его засылают в другую страну, он тридцать лет ведет там нормальную жизнь, работает, женится, заводит детей. И активизируется только по специальному сигналу.
Существует множество лекарств, которые уничтожают этот вирус, не позволяют ему реплицироваться и передаваться из одной клетки в другую.
Но у него всегда остается так называемый латентный резервуар, который мешает полностью его уничтожить: ВИЧ переходит в латентную форму, сохраняясь внутри лимфоцитов.
Что же делать с вирусом, когда его невозможно обнаружить? На сегодняшний день наука не знает, как избавиться от вируса, который встроился в геном и никак себя не проявляет.
Вирус может долгое время оставаться в организме, даже когда симптомы заболевания уже не проявляются. Особенно актуальна эта проблема в связи с COVID-19. На текущий момент (июнь 2020 года) принято считать выздоровевшим и незаразным человека, который две недели не демонстрирует симптомов этого заболевания.
Между тем, по последним данным, у некоторых пациентов тест на вирусную РНК оказывается положительным даже 45 дней спустя.
Это не является стопроцентным маркером заболевания, потому что вирусная РНК сама по себе без капсида не может проникать в клетку и может являться просто остатками вируса, которые долго выходят из организма.
Как отмечает руководитель гематологического отделения Национального института здоровья США и специалист по парвовирусам Нил Янг, недавно обнаружилось, что парвовирусы могут десятилетиями оставаться в организме людей, которые однажды им переболели.
Пока неизвестно, в каком виде он сохраняется в клетке. Аналогично происходит и с вирусом ветрянки, которой многие болели в детстве и которая относится к семейству герпес-вирусов. Это не очень опасная болезнь, но очень заразная.
У многих переболевших вирус не исчезает бесследно и остается в нервных окончаниях, проявляясь спустя десятилетия в виде опоясывающего лишая.
Заразность, инфекционность вируса, то есть способность передаваться другому организму, зависит от степени восприимчивости организма, от механизма передачи вируса, а также от того, насколько крепко он связывается со своим рецептором. SARS-CoV-2 отличает от других коронавирусов высокое сродство к рецептору — способность образовывать с ним сильную связь. Поэтому, по-видимому, так высока его инфекционность.
У ВИЧ инфекционность значительно ниже, но у него имеется удивительный механизм, который увеличивает шансы вируса поразить нужную клетку-мишень.
Вирус иммунодефицита человека родственен специальным белковым нитям — амилоидным тельцам, которые находятся в сперме и, в свою очередь, привязываются к сперматозоидам.
Так вирус не только получает доступ к клеткам-мишеням в организме хозяина, но и добывает себе транспорт в другой организм.
Как коронавирус инфицирует клетки и почему Дельта-вариант так опасен
В журнале Nature опубликован очень подробный обзор, характеризующих особенности строения и жизненный цикл SARS-CoV2, механизмы инфицирования и избегания своевременного иммунного ответа, обозначены потенциальные мишени для создания противовирусных препаратов. Также представлены результаты компьютерного моделирования строения вируса и механизмов проникновения в клетку.
Особенностью данного вируса является наличие очень большого количества гликанов на поверхности спайк-протеина, маскирующих его от иммунной системы человека.
Поэтому на первом этапе заболевания вирус подобен «волку в овечьей шкуре» и остается невидим для иммунной системы.
В дальнейшем, когда вирус уже размножился, иммунный ответ может развиться даже избыточно, что, по-видимому, лежит в основе тяжелого течения заболевания.
В S2- субъединице спайк-протеина есть три участка, делающих «ножку» спайк-протеина гибкой, что позволяет ей «искать» рецепторы на клетках хозяина более эффективно. Такая структура довольно редка для вирусов, обычно аналогичные «шипики» на поверхности вириона ригидны (такова, например, ситуация у вируса гриппа).
Важной частью спайк-протеина является RBD-домен, функцией которого является связь с рецептором ACE2 на поверхности клетки-хозяина. У SARS-CoV2 эта связь в 2-4 раза сильнее, чем у вируса SARS. Во время взаимодействия с рецептором этот домен «выдвигается» из-за двух маскирующих его молекул гликанов.
Исследования in vitro показали, что мутации в этих двух гликанах могут полностью нарушать процессы проникновения вируса в клетку. Для эффективного взаимодействия RDB и ACE2 предпочтительна более «высокая» позиция этого домена на остальными структурами.
У альфа варианта вируса найдено 10 дополнительных мутаций, приводящих RBD – домен в более «высокое» положение, а у дельта вируса – еще 3 мутации.
Для того, чтобы вирус проник в клетку, помимо связи с рецептором АСЕ2, необходимо еще одно взаимодействие с трансмембранной протеазой, которая частично расщепила бы фрагмент спайк-протеина с высвобождением гидрофобных аминокислот, которые стремились бы с скорейшему слиянию с рядом расположенной мембраной клетки-хозяина.
SARS-CoV2 использует с этой целью две протеазы – TMPRSS2 (преимущественно) и катепсин.
Преимущественное использование TMPRSS2 и прямое проникновение вируса в клетку минуя механизм образования эндосом с участием катепсина и является объяснением неэффективности гидроксихлорохина, который воздействует исключительно на катепсин-зависимый механизм проникновения вируса.
Попав в клетку, вирус подавляет экспрессию генов клетки-хозяина, в том числе – образование интерферонов, сигнализирующих о вирусной инфекции. Для ковидной инфекции типична очень низкая концентрация интерферонов в крови.
В дальнейшем может происходить формирование синцитиев из клеток легочной ткани. Считается, что синцитии позволяют дольше и эффективнее вырабатывать вирусные белки.
Такой тип агрессии типичен для персистирующих вирусов – например, ВИЧ. SARS-CoV2 индуцирует даже формирование синцитиев клеток респираторного эпителия с лимфоцитами, что мешает нормальному иммунному ответу.
Такой тип «маскировки» от иммунитета типичен для опухолей, а не вирусов.
В дальнейшем перестраивается эндоплазматический ретикулум с формированием шарообразных двухмембранных структур, в которых происходит активный синтез белков вируса. Выход вирионов наружу осуществляется в лизосомах, формирующихся в комлексе Гольджи, путем экзоцитоза. Считается, что молекулярные механизмы, ответственные за описанные процессы, могут быть мишенями для противовирусной терапии.
В месте соединения S1 и S2 субъединиц спайк-протеина есть зона, которая способна связывать и быть расщепленной фурином – протеазой клетки-хозяина, содержащейся в лизосомах.
Такое предварительное расщепление значительно упрощает в дальнейшем взаимодействие с трансмембранной протеазой TMPRSS2 и значительно увеличивает проникновение вирусной частицы в следующую клетку. Для вируса SARS показано, что порядка 10% вирусных частиц на выходе из клетки – хозяина связано с фурином.
У вируса SARS-CoV2 в соответствующем локусе, отвечающем за связь с фурином, идентифицированы мутации.
Как следствие, до 50% вирионов альфа-разновидности SARS-CoV2, выходящих из клетки-хозяина, связаны с фурином, а в случае дельта-вируса – до 90%, что, по-видимому, и объясняет более агрессивное распространение этого варианта вируса. Есть данные, что у пациентов с дельта-формой в тканях легких и носоглотки содержание вирионов достоверно выше, чем у носителей альфа-формы.
Неприятно познакомиться: как появились вирусы и почему в России их меньше, чем в Китае
В любой энциклопедии написано: «вирус» в переводе с латинского языка означает « яд». С тех пор как в XIX веке исследователи впервые столкнулись с заражением одного организма другим, знания о вирусах множились.
К настоящему времени ученые изучили порядка пяти тысяч видов вирусов, но сказать, что науке доподлинно известно и с чем она имеет дело, нельзя. В двадцать первом веке все еще остаются вопросы, на которые у ученых-вирусологов нет ответов.
Ведь количество неизученных вирусов, которые «свободно парят» вокруг нас, находятся в воде, земле, в организмах животных, в стеблях растений, исчисляется миллионами!
— За всю историю исследований в основном изучались вирусы человека и сельскохозяйственных животных, — поясняет «Вечерке» вирусолог, директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е. И. Марциновского Сеченовского университета Александр Лукашев. — А вирусы есть у каждого вида живых существ на Земле, в том числе у грибов, мхов, бактерий, простейших. И многие могут перейти к человеку.
Когда и при каких условиях тому или иному вирусу приспичит активизироваться — вопрос, не поддающийся прогнозам. Точнее, «паразиты» бомбардируют все живое постоянно. Вирусная атака — это процесс в природе непрекращающийся. Ведь вирус не бактерия и не микроорганизм.
Это фрагмент генетической информации, упакованный в белковую оболочку. У него нет клетки, а значит, вне живого организма он как бы не живет, а находится в замершем состоянии. Поэтому если вы спросите у специалиста, живые вирусы или нет, он ответит уклончиво: как бы нет, но в общем-то да.
Делиться самостоятельно вирус не может, и чужая клетка нужна ему, чтобы жить.
— Любая живая информация старается выжить в биосфере, — говорит вирусолог Александр Лукашев. — Главная эволюционная задача вируса — не уничтожить живую клетку, а, используя ее ресурсы, размножиться как можно в большем количестве своих копий. У вируса нет задачи быть «плохим». Наоборот, «хороший» вирус имеет преимущества.
Например, вирус герпеса большинству людей практически не наносит вреда. Им заражены все, он распространен повсеместно, и свою функцию — максимально размножиться — он выполняет. А, скажем, вирус Эболы убивает примерно половину своих жертв, и в том числе и поэтому он не может размножиться в популяции человека.
С точки зрения эволюции убивать своего носителя вирусу невыгодно. Клеткам живых организмов приходится держать глухую оборону практически постоянно. Но человек и не знает, что находится под обстрелом фрагментов генетической информации, потому что в подавляющем большинстве случаев клетки самостоятельно разбираются с захватчиком, не допуская заражения.
Только с воздухом мы вдыхаем едва ли не ежесекундно десятки вирусов, и ничего…
— Первая задача вируса — попасть в клетку, — продолжает рассказ вирусолог Лукашев. — В течение нескольких часов он подчиняет ее. В клетке есть системы противовирусной защиты, и вирусу необходимо их подавить, не допустив, чтобы она покончила жизнь самоубийством. Ведь когда вирус попал внутрь клетки, ее уже не спасти, и она сама себя старается убить.
Или же клетка может дать сигнал другим клеткам, что с ней что-то не так, и начнется воспаление. Вирусы этот механизм тоже подавляют, но с разной степенью успешности. Попыток захвата клеток вирусами на самом деле намного больше, чем случаев, когда начинается болезнь. Чаще клетка побеждает, и мы даже не узнаем, что в нас проникал вирус.
Но как же тогда возникают эпидемии? И почему вдруг разбушевался коронавирус в Китае? По словам экспертов, на руку вирусам играет банальное стечение обстоятельств. Притом что вирусы обстреливают людей с завидным упрямством, смертоносными они становятся, когда им удается перейти от одного вида к другому.
Да, у каждого вируса есть строго специфичный набор клеток, в которые он может проникнуть, но время от времени, как известно, и палка стреляет.
— Вирусы редко переходят между видами нечасто, — говорит вирусолог Александр Лукашев. — Скажем, вирусы от растений к животным переходят, наверное, раз в один миллион лет. Бомбардировка новых видов происходит постоянно, но чаще всего безуспешно. Легче перейти к близкому виду. Например, от приматов к человеку вирусы переходят много раз в год.
От млекопитающих — примерно раз в 10 лет. Ту же Эболу человек подхватывает от летучих лисиц. И вспомним свиной грипп и другие «болячки», перешедшие от животных. Случаи могут регистрироваться, например, и два года подряд, а потом 20 лет будет затишье, но я говорю о средней периодичности.
Но на каждый успешный переход приходится, условно, миллион безуспешных.
По словам вирусолога, в случае с коронавирусом мы как раз наблюдаем результат удачного межвидового перехода: вирусом человека наделили летучие мыши, как стало известно на днях, при посредничестве панголина. Успешное проникновение «животного» вируса в человеческую клетку, помноженное на благоприятные для его распространения условия, — и вот уже новый вирус копируется в человеческом организме.
— Скученность населения и, скажем так, очень близкий контакт между людьми и животными — в Китае совпали все условия.
Из-за особенностей пищевых рынков и, возможно, более высокой восприимчивости населения «чужой» вирус «зацепился», а дальше из-за высокой плотности китайского населения смог распространиться, — рассуждает вирусолог Александр Лукашев.
— У нас в стране совсем другие условия, хотя известно, что зараженные примерно такими же опасными вирусами летучие мыши обитают на юге России.
Кроме того, мы летучих мышей и панголинов не едим, не разделываем и на рынках не продаем, а значит, и попыток перейти от животного к человеку их вирус может предпринимать значительно меньше. Гипотетически же к человеку может перейти огромное число вирусов — умножьте число всех видов млекопитающих на 1000 и примерно узнаете, сколько. Но если нет условий, выгодных для распространения заразы, бояться нечего.
Вместе с тем наука признала, что вирусы — это наследие древнего мира, существовавшего до появления первой живой клетки, четыре миллиарда лет назад. Более того, из вирусов или их остатков по большей части состоит геном человека. Это значит, что они были основой развития жизни на Земле.
Доказано, что человек, как млекопитающее, обязан существованием именно им, поскольку благодаря вирусам у наших предков начала формироваться плацента. Как? Они привнесли в человеческий геном белок, отвечающий за ее функцию. Кроме того, вирусы сильно повысили эффективность эволюции.
Они переносили генетическую информацию намного эффективнее, чем это делалось только в ходе естественного размножения. То есть удачные гены они передавали не потомству вида, а сразу в новый организм.
КСТАТИ
Вирусы мутируют. Ученые говорят, что у многих из них каждый новый геном имеет дополнительную мутацию. Изменяется вирус иногда в течение нескольких часов.
Внутри одной клетки, внутри одного цикла размножения одинаковых вирусов нет! Чтобы иметь возможность приспособиться к новым условиям, вирус меняется, производя в популяции самые разные варианты. Мутация для вирусов — обязательная часть их жизненного цикла.
Собственный геном вирусов в миллион раз меньше человеческого, и чтобы с нами конкурировать, они мутируют, создавая множество вариантов, которые могут «пригодиться» в разных условиях.
Источник: Вечерняя Москва