Подробнее
Сердечно-сосудистые заболевания (ССЗ) – это группа органических и функциональных патологий кровеносной системы (сердца, артерий, вен). Нарушения со стороны сердца можно заподозрить по болям и ощущению тяжести за грудиной, одышке, неровному сердечному ритму, учащённому сердцебиению.
При поражении сосудов головы и шеи могут наблюдаться головные боли, шум в ушах обмороки. Заболевания периферических сосудов сопровождаются болями в ногах, отёками, хромотой.
Большинство ССЗ крайне опасны для жизни, при появлении их симптомов следует немедленно обратиться к кардиологу или терапевту – он направит к нужному специалисту.
Эпидемиология
Сердечно-сосудистые (кардиоваскулярные) заболевания – серьёзная проблема здравоохранения во всём мире по причине широкой распространённости и высокого уровня смертности.
В мире около трети всех смертей происходит от болезней системы кровообращения (85% из них – по причине инфаркта или инсульта), более 75% приходится на страны с низким и средним уровнем экономического развития.
В России заболеваемость ССЗ составляет более 19% в структуре всех болезней, смертность – 50%. Эксперты Всемирной организации здравоохранения (ВОЗ) прогнозируют дальнейший рост заболеваемости и смертности от ССЗ.
Болезням сосудов и сердца более подвержены лица пенсионного возраста, однако за последние десятилетия эти заболевания существенно «помолодели».
Так, ишемическая болезнь сердца нередко впервые диагностируется у тридцатилетних, а с сорока лет становится причиной преждевременной смерти.
Статистика заболеваемости свидетельствует, что у мужчин заболеваемость и смертность от кардиоваскулярных патологий в 1,5 раза выше, чем у женщин.
Классификация ССЗ
К наиболее распространённым, социально значимым ССЗ относятся:
- Гипертоническая болезнь – стойкое повышение артериального давления.
- Атеросклероз – перекрытие артериального просвета холестериновыми бляшками. Поражение коронарных сосудов приводит к ишемической болезни сердца, артерий головы и шеи – к ишемии (недостатку кровоснабжения) головного мозга, крупных артерий ног – к ишемии конечности.
- Ишемическая болезнь сердца – нарушение кровоснабжения миокарда, обусловленное обструкцией (сужением просвета) коронарных артерий. Острая форма заболевания – инфаркт миокарда.
- Сердечные аритмии – нарушения сердечного ритма и проводимости.
- Воспалительные заболевания сердца – поражения аутоиммунного или инфекционного характера, затрагивающие околосердечную сумку, мышечный слой или внутреннюю соединительнотканную выстилку сердца – перикардиты, миокардиты, эндокардиты соответственно. Чаще всего регистрируется ревмокардит.
- Цереброваскулярные патологии – болезни сосудов головного мозга. Острой формой нарушения кровообращения в магистральных сосудах головы и шеи является ишемический инсульт (инфаркт мозга). При нарушении целостности или несостоятельности сосудистой стенки развивается геморрагический инсульт (кровоизлияние в мозг).
- Облитерирующий тромбангиит – прогрессирующее закрытие мелких артерий ног (сначала вследствие спазма, затем – присоединившегося тромбоза), сопровождающееся ишемией конечности.
- Венозные тромбозы и тромбоэмболия лёгочной артерии (ТЭЛА) – полное или частичное закрытие кровяным сгустком просвета вен или магистральной артерии, отвечающей за кровоснабжение лёгких.
Существенно реже встречаются:
- врождённые и приобретённые пороки сердца;
- опухоли сердца;
- системные васкулиты;
- тромбоэмболии артерий большого круга кровообращения (периферических, брыжеечной и других).
Причины развития ССЗ
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий.
Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП).
Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание.
Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго).
У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
- Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
- Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
- Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
- Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
- Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
- Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
- Хроническая сердечная недостаточность – быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
- Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
- Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
- Сердечная аритмия – сердцебиение, ощущение «замирания» сердца, головокружение, обморок, проявления сердечной недостаточности.
Признаки сосудистых патологий:
- Артериальная гипертония – тяжесть, боль, пульсация в области затылка; вялость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
- Инсульт – может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
- Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
- Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования – багровый), появление плохо заживающих язв.
- Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
- ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Осложнения ССЗ
По данным ВОЗ, кардиоваскулярные патологии являются основной причиной смерти, часто приводят к инвалидности. Летальный исход нередок при обширных инфарктах и инсультах, массивной ТЭЛА, сердечной недостаточности, осложнённой отёком лёгких, кардиогенным шоком.
Перенесённый инсульт может повлечь широкий спектр неврологических расстройств, хроническое нарушение мозгового кровообращения – к прогрессирующим когнитивным нарушениям. Периферические артериальные патологии опасны развитием гангрены с последующей ампутацией конечности (нередко в молодом возрасте).
ССЗ пагубно влияют на состояние репродуктивной сферы: у мужчин нередко регистрируется импотенция, у женщин – бесплодие и бездетность.
Диагностика
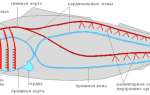
Диагноз патологии сердца или сосудов устанавливается на основании результатов клинического осмотра, опроса пациента, ряда инструментальных и лабораторных исследований. Основные инструментальные методы, применяющиеся в диагностике ССЗ:
-
Электрокардиография (ЭКГ) – электрофизиологический метод, используется в диагностике аритмий, инфаркта миокарда. Разновидность – холтеровское мониторирование, позволяющее снимать показания в течение суток с помощью портативного прибора.
-
Эхокардиография (ЭхоКГ) – ультразвуковой метод исследования сердца, выявляет как функциональные расстройства, так и структурные нарушения (опухоли, вегетации, пороки, воспаления). Назначается и при подозрении на ТЭЛА.
-
МРТ, КТ (магнитно-резонансная, компьютерная томография) головного мозга – применяется в диагностике инсультов.
-
УЗДС и УЗДГ (ультразвуковое дуплексное сканирование и допплерография) сосудов – используется в диагностике хронического нарушения мозгового кровообращения, болезней периферических сосудов.
Лабораторные анализы включают:
- В диагностике воспалительных заболеваний сердца – биохимическое исследование белкового спектра, общий анализ крови, бактериальный посев крови.
- В диагностике атеросклероза – биохимический тест уровня холестерина, ЛПНП, триглицеридов.
- При подозрении на любое ССЗ – коагулограмма.
Современное оборудование позволяет провести диагностику без инвазивных процедур.
Лечение
В зависимости от вида патологии лечение проводится под руководством кардиолога, невролога, сосудистого хирурга, нейрохирурга, кардиохирурга, флеболога, ревматолога. Неотложные состояния требуют помощи реаниматолога. Существуют консервативные и хирургические методы лечения ССЗ.
К консервативным методам относится:
- медикаментозная терапия – лекарства назначают в зависимости от диагноза;
- плазмаферез, аутогемотрансфузия – в терапии ревмокардита;
- тромболизис – растворение тромба при артериальных эмболиях;
- физиотерапия – в лечении хронических расстройств мозгового кровообращения, облитерирующего тромбангиита.
Хирургические методы лечения ССЗ:
- тромбэмболэктомия – хирургическое удаление тромба при неэффективности или противопоказаниях к тромболизису;
- тромбэктомия – при тромбозе глубоких вен;
- стентирование периферических сосудов и коронарных артерий – при атеросклерозе,
- протезирование сердечных клапанов – при эндокардите;
- стереотаксическая аспирация гематомы – при геморрагическом инсульте.
Сегодня редко выполняются открытые хирургические вмешательства, предпочтение отдаётся сосудистой хирургии – это способствует скорейшему восстановлению больного, минимизации послеоперационных осложнений. Тем не менее после лечения тяжёлых ССЗ пациенты чаще всего нуждаются в длительной реабилитации.
Профилактика
Первичная профилактика болезни заключается в её предупреждении, вторичная направлена на предотвращение осложнений, обострений рецидивов при уже имеющейся патологии.
Первичная профилактика кардиоваскулярных болезней в первую очередь зависит от пациента и заключается в пересмотре образа жизни – чтобы оставаться здоровым, нужно обеспечить сбалансированное питание, отказаться от вредных привычек, избавиться от лишнего веса, больше двигаться.
Рекомендации врачей при ССЗ в рамках вторичной профилактики:
- здоровый образ жизни;
- лечение сопутствующих заболеваний – контроль уровня глюкозы в крови при сахарном диабете, нормализация концентрации гормонов щитовидной железы при расстройствах её функции;
- поддержание нормального артериального давления;
- пожизненный приём аспирина (для снижения вязкости крови и предупреждения тромбоэмболических осложнений), статинов (для профилактики атеросклероза).
Профилактика болезней сердца и сосудов: несколько простых советов
Сердечно сосудистые заболевания — это самая распространенная причина смерти и инвалидности людей в нашей стране и мире. Вместе с тем, 80% преждевременных инфарктов может быть предотвращено.
Основная причина сердечно-сосудистых заболеваний – нарушение липидного обмена, приводящее к атеросклерозу. Атеросклероз характеризуется образованием бляшек, которые сужают просвет сосудов. Нарушение целостности атеросклеротической бляшки в коронарных сосудах приводит к тромбообразованию, прекращению коронарного кровотока и, как следствие — к острому инфаркту миокарда.
Причины развития атеросклероза (некорригируемые, или необратимые): возраст, мужской пол и генетическая предрасположенность.
Корригируемые, или обратимые причины: курение, злоупотребление алкоголем, артериальная гипертензия, ожирение, сахарный диабет, низкая физическая активность и эмоциональный стресс.
Профилактика сердечно-сосудистых заболеваний заключается в устранении обратимых причин для их возникновения.
Бросаем курить
Курение — это главный фактор риска атеросклероза, ИБС и инфаркта. После вдыхания табачного дыма происходит сужение сосудов и сердце начинает работать в повышенном режиме, пытаясь доставить кислород органам тела.
Давление повышается, угарный газ связываясь с гемоглобином вызывает состояние гипоксии — недостатка кислорода.
Курение приводит к повышению уровня холестерина в крови, что приводит к риску образования тромбов и инфаркта.
Важно: существует распространенное мнение, что при длительном стаже курения бросать нельзя из-за возможности развития тяжелых заболеваний.
Доказано, что полный отказ от курения в любом возрасте и при любом стаже не приносит человеку ничего, кроме пользы. Иногда отказ от курения может даже остановить развитие такого серьезного заболевания, как ишемическая болезнь сердца (например, стенокардия напряжения)
Важно: считается, что после отказа от курения возможен быстрый набор веса.
Бывшие курильщики просто заменяют одну вредную привычку другой и вместо «перекуров» устраивают себе «перекусы». Ожирение возникает только от увеличения количества съеденной пищи, а не по каким-то другим причинам. Если правильно питаться, вес останется прежним.
Воздерживаемся от употребления алкоголя
В случае, если полностью воздерживаться не удается, следует придерживаться норм его употребления.
Это количество соответствует 14 граммам чистого алкоголя в сутки. В переводе на допустимый объем принимаемых алкогольных напитков — это будет соответствовать 350 миллилитрам пива или 150 миллилитрам вина крепостью 12%.
Употребление алкоголя свыше этих пределов увеличивает риск развития сердечно-сосудистых заболеваний.
Алкоголь нарушает липидный обмен, что приводит к поражениям печени. Вследствие этого в крови возрастает концентрация триглециридов, которые откладываются в сосудах в виде бляшек.
Важно: врачи не рекомендуют начинать пить даже малые дозы спиртных напитков для того, чтобы получить их положительное влияние на сердце. Отрицательное влияние алкоголя на другие органы перевешивает его положительное действие на сердечно-сосудистую систему. Большую пользу принесут здоровое питание и физическая активность.
Следим за показателем уровня сахара в крови
Сахарный диабет – это заболевание, характеризующееся повышением уровня глюкозы в крови. Диабет является доказанным фактором риска развития инфаркта. Нарушая обмен веществ, он способствует росту атеросклеротических бляшек в сосудах.
Если у Вас диабет, необходимо контролировать артериальное давление и уровень сахара в крови.
Врач-эндокринолог даст рекомендации по контролю уровня сахара в крови и подберет сахароснижающие препараты.
Также Вы можете обратиться к диетологу для разработки индивидуальной программы питания
Следим за своим весом
Установлено, что у людей,имеющих лишний вес, ишемическая болезнь сердца встречается чаще, чем у худощавых. Во многом это связано с тем, что у полных людей сердце несет дополнительную нагрузку по кровоснабжению богатой кровеносными сосудами жировой ткани. Вывод: для профилактики инфаркта надо не допускать повышения веса, и снизить его, если он повышен.
Определить повышение веса помогают специальные индексы массы тела, например: вес тела (в кг) делим на квадрат роста (кв. м). Если полученное значение больше 30 — значит есть избыточный вес.
Выполняем физические упражнения
Необходимо ежедневно, минимум в течении получаса заниматься физическими упражнениями.
Умеренные физические нагрузки важны для профилактики инфаркта. Но если у вас имеются заболевания, то к упражнениям следует приступать после консультации со специалистом.
Лучше всего для профилактики сердечных заболеваний заниматьсях ходьбой — это не только мышечная работа, вызывающая энергозатраты и сжигающая жир.
Этот вид физической активности создает нагрузки на все органы:
- в результате ритмических колебаний полых органов желудочно-кишечного тракта их содержимое перемешивается и продвигается в сторону естественного выхода, предотвращая развитие запоров;
- активизируется кроветворная работа костного мозга;
- сотрясение молочных желез является профилактикой застойных явлений, а значит, фиброаденоматоза и рака;
- вибрационные сигналы от мышц, суставов и связок формируют бодрое и деятельное состояние коры головного мозга.
Различные научные исследования показали, что занятия скандинавской ходьбой значительно снижают риск развития сердечно-сосудистых заболеваний.
Соблюдаем правильный рацион питания
Огромное значение для сохранения здоровой сердечно-сосудистой системы имеет сбалансированное питание. Необходимо включить в меню большое количество овощей и фруктов, нежирное мясо и рыбу, продукты из цельного зерна, морепродукты.
Следует ограничить потребление жирной и жаренной пищи, соли, сахара, кофеина.
Контролируем психоэмоциональное здоровье
Сердечно-сосудистая система зависит от работы мозга и гормональной сферы. Поэтому, если человек испытывает сильные негативные эмоции — гнев, ярость, страх, то это вредит здоровью его сердца.
Общепризнано, что стресс — фактор способствующий развитию артериальной гипертензии, ишемической болезни и цереброваскулярных заболеваний.
В кардиологическом санаторном центре Переделкино разработана медицинская программа Антистресс. Она применяется для профилактики и лечения астенодепрессивных состояний, нарушений сна и фобий, синдрома хронической усталости, ипохондрии истерических состояний.
Подробнее ознакомиться можно здесь
Профилактика сердечных заболеваний в пожилом возрасте
В пожилом возрасте увеличивается нагрузка на сердце, от этого страдают сосуды. Обычно общее состояние организма страдает от наличия вредных привычек, которые воздействовали на человека в течении долгого времени. Поэтому мужчинам и женщинам старше 60 лет необходимы регулярные посещения врача-кардиолога и регулярные обследования.
В состав обследования пожилых людей обязательно должны входить:
- мониторинг артериального давления;
- суточное холтеровское мониторирование;
- ультразвуковое исследование сердца и сосудистой системы;
- МРТ сердца;
- ЭХО-кардиография.
В КСЦ «Переделкино» действует медицинская программа Диагностика, в рамках которой Вы сможете провести все необходимые обследования.
Подробнее о программе Диагностика здесь
Уважаемые читатели, статьи носят ознакомительный характер. Перед применением рекомендаций необходимо проконсультироваться с врачом.
Профилактика сердечно-сосудистых заболеваний
Ежегодно сердечно-сосудистые заболевания уносят жизни миллионов людей во всем мире, причём показатели смертности от этих заболеваний в России намного выше, чем в развитых странах. По данным Росстата, в России за 2010 год от сердечно-сосудистых заболеваний умерли 1 млн. 140 тысяч человек, в нашем округе ситуация не отличается от общероссийской. В структуре общей смертности сердечно-сосудистые заболевания занимают первое место, злокачественные новообразования на втором, на третьем – внешние причины смерти (в первую очередь травмы и отравления).
По данным географического справочника «О странах», средняя продолжительность жизни населения России около 66 лет, наша страна занимает 129 место в мире, мужчины в среднем живут 59 лет, женщины – 72 года. На первом месте по продолжительности жизни населения находится небольшая страна Андорра – 82,7 года, на втором Япония – 82 года, Канада на 10 месте – 80,4 лет, США на 30 месте – 78,1 лет.
На состояние здоровья человека и фактическую продолжительность жизни влияют следующие факторы:
- образ жизни – на 50%.
- генетика человека – на 20%.
- природно-климатические условия – на 20%.
- здравоохранение – на 10%.
Если Вы задумались о своем самочувствии, то предлагаем Вам оценить
свой риск смерти от сердечно-сосудистого заболевания в ближайшие 10 лет. Европейская шкала оценки риска SCORE* позволяет определить, угрожает ли Вам смерть от этих заболеваний в ближайшие 10 лет.
Для этого нужно сначала измерить своё артериальное давление и сдать анализ крови на холестерин.
Получив результаты, выберите нужную Вам часть шкалы в зависимости от пола, курите Вы или нет, а также учитывая возраст (указан в средней части шкалы).
Далее найдите слева по вертикали свои цифры систолического артериального давления (например, 160 мм рт.ст.), а внизу по горизонтали уровень общего холестерина крови (например, 6 ммоль/л).
Пересечение двух условных линий (уровень систолического артериального давления и уровень холестерина) укажет цифру, соответствующую Вашему риску смерти от инфаркта миокарда или инсульта в течение ближайших 10 лет.
Например, для мужчины 65 лет, который курит, имеет систолическое артериальное давление 160 мм рт.ст. и уровень холестерина крови 6 ммоль/л, риск составит 25%.
Шкала SCORE для определения риска смерти от сердечно-сосудистого заболевания в ближайшие 10 лет
Удобный интерактивный калькулятор, который поможет Вам рассчитать риск смерти от сердечно-сосудистого заболевания в ближайшие 10 лет, размещён на интернет-сайте «кодекса здоровья и долголетия» www.kzid.ru.
Помните, что показатель риска 5% и более по шкале SCORE соответствует высокому риску смерти от инфаркта миокарда или инсульта в ближайшие 10 лет, даже если в настоящее время человек чувствует себя здоровым.
Если Вы оказались в группе высокого риска – не отчаивайтесь!
Врачи готовы Вам помочь, но при этом требуется Ваше активное участие. Выполняя назначения лечащего врача и наши несложные рекомендации, Вы можете сохранить своё здоровье.
В 2005 году Всемирная организация здравоохранения выделила главные факторы риска, предрасполагающие к развитию заболевания. Некоторые факторы риска мы не можем изменить (наследственность, пол, возраст), однако есть и другие, на которые мы с Вами можем повлиять. Это:
- Повышенное артериальное давление.
- Повышенное содержание холестерина в крови(гиперхолестеринемия).
- Курение.
- Употребление алкоголя, наркотиков.
- Ожирение.
- Низкая физическая активность (гиподинамия).
- Неполноценное питание (недостаточное употребление в пищу фруктов, овощей, чистой питьевой воды).
Устранив указанные факторы (полностью или хотя бы частично), можно
не только улучшить самочувствие (а ведь это тоже очень важно!), но и про- жить дольше в среднем на 15 лет.
У Вас повышенное артериальное давление?
- Контролируйте своё АД и тщательно выполняйте врачебные рекомендации.
- Помните: чем меньше соли, тем лучше! Не досаливайте пищу, не добавляйте к пище более 6 граммов соли в сутки (неполная чайная ложка), а лучше – откажитесь от неё вовсе! Для улучшения вкуса еды можно добавлять сок лимона, уксус, травы и пряности.
У Вас повышенное содержание холестерина в крови (гиперхолестеринемия)?
Холестерин – один из основных жиров, который вырабатывается печенью, а также поступает в наш организм с пищей. Он содержится во всех клетках нашего тела и используется в качестве строительного материала.
Однако при большом содержании в крови холестерина развивается атеросклероз – это заболевание сосудов, связанное с избыточным отложением холестерина в сосудистой стенке в виде бляшек, которые выступают в просвет сосуда и суживают его иногда вплоть до полного закрытия просвета сосуда. Это напоминает засор водопроводной трубы.
Таким образом, атеросклероз нарушает доставку крови, а значит, кислорода и питательных веществ к органам. Подобное состояние называют ишемией.
При полном прекращении доставки кислорода, когда просвет сосуда «забивается» совсем, орган или часть органа, которую кровоснабжает поражённый сосуд, отмирает, по этому механизму развиваются инфаркт миокарда и наиболее частая форма инсульта, а также многие другие болезни (ишемическая болезнь сердца, мозга, почек, нижних конечностей).
Для большинства людей уровень общего холестерина должен быть менее 200 мг/дл (5 ммоль/л). А Вы знаете уровень своего холестерина? Его можно проверить в Вашей поликлинике при сдаче биохимического анализа крови или в Центре здоровья (в нашем округе центры здоровья находятся в городах Ханты-Мансийск, Нижневартовск, Нягань, Нефтеюганск).
Чем ниже уровень холестерина крови, тем меньше риск развития сердечно-сосудистых заболеваний!
Что делать, если уровень холестерина крови выше нормы?
Употребляйте продукты с низким содержанием жира. Замените сливочное масло растительным, лучше оливковым. Старайтесь постное мясо и овощи тушить, а не жарить. Ешьте фрукты и овощи. Каждый приём пищи начинайте с овощного салата.
- При выборе продуктов пользуйтесь нашими рекомендациями:
- Полезно – свежие фрукты и овощи, зелень, салат, шпинат, обезжиренный творог, нежирная рыба, злаки, отруби.
- Необходима умеренность – крупы, картофель, бобовые (горох, соя, фа- соль, чечевица), фрукты и ягоды протёртые с сахаром, молоко, кисломолочные продукты (кефир, простокваша, йогурт), твёрдые сыры с низким содержанием жира, постное мясо, грудка курицы, индейки, яйца, хлеб, макароны, несладкие соки.
Следует избегать – всё жареное, сало, сливочное масло, маргарин, майонез, орехи, семечки, жирное мясо, мясные салаты с майонезом, жирные колбасы и мясопродукты (бекон, грудинка, окорок, буженина и пр.
), жирная рыба, икра, рыбные консервы в масле, сметана, сливки, мороженое, сыры жирных сортов (более 30% жирности), сахар, конфеты, шоколад, варенье, повидло, мармелад, торты, пирожные, пирожки, сладкие соки, какао, алкогольные напитки.
Правильное питание в пожилом возрасте помогает оставаться здоровыми людьми и продлевает нашу жизнь.
Если Вы следуете нашим рекомендациям, но в течение 3 месяцев Ваш холестерин остается выше нормы, тогда обратитесь к врачу. Возможно, врач порекомендует статины – лекарства для снижения холестерина и других жиров крови.
Если Вы курите, то бросьте курить, потому что это продлит Вашу жизнь!
Курение «вырывает» из жизни человека от 19 до 23 лет. Отказ от курения в любом возрасте принесёт Вашему организму большую пользу. Курение способствует быстрому и раннему развитию атеросклероза.
Никотин повреждает стенки сосудов и способствует усиленному свёртыванию крови внутри сосудов (формированию тромбов).
В результате закупориваются артерии сердца и головного мозга, что ведёт к инфаркту миокарда и инсульту.
У Вас малоподвижный образ жизни?
Гиподинамия увеличивает риск развития и отягощает множество болезней: атеросклероз, ожирение, гипертонию, сахарный диабет, остеопороз. Регулярные физические нагрузки помогают снизить вес, и это путь более рациональный, чем ограничения в питании.
Физические тренировки – мощное оружие в борьбе против старения, они противодействуют процессам, заставляющим Ваш организм дряхлеть. Старайтесь больше двигаться, устраивайте регулярные пешие прогулки, реже пользуйтесь лифтом.
Чем больше мы двигаемся, тем меньше холестерина откладывается у нас в сосудах!
У Вас есть лишний вес?
Придерживаясь наших рекомендаций Вы сможете решить и эту проблему, для того чтобы узнать, есть ли у Вас ожирение, возьмите обычную сантиметровую ленту и измерьте окружность талии, если значение больше 102 см для мужчин и более 88 см для женщин, то это свидетельствует об особом виде ожирения – абдоминальном. Абдоминальное ожирение – ещё один серьёзнейший признак, говорящий о высоком риске развития многих заболеваний сердца и сосудов, а также нарушений обмена веществ, например сахарного диабета.
Мы знаем, что быть здоровым в пожилом возрасте – непросто. Однако вполне в Ваших силах сделать Вашу жизнь более яркой и интересной – просто став чуть-чуть здоровее, выполняя наши несложные рекомендации!
При подготовке статьи использованы материалы «Кодекса здоровья и долголетия. Старшая возрастная группа». А.Н.Новоженова
оригинал статьи http://cmphmao.ru/node/3
Научная электронная библиотека Монографии, изданные в издательстве Российской Академии Естествознания
Сердечно-сосудистые заболевания (ССЗ) продолжают оставаться наиболее актуальной проблемой здравоохранения большинства стран мира, в том числе России, несмотря на существенный прогресс последних десятилетий в сфере диагностики и лечения кардиоваскулярной патологии. Экспертами Всемирной Организации здравоохранения (ВОЗ) прогнозируется дальнейший рост сердечно-сосудистой заболеваемости и смертности как в развитых, так и развивающихся странах, обусловленный старением населения и особенностями образа жизни (ОЖ).
ССЗ – ведущая причина смерти населения РФ (вклад в общую смертность составляет 57 %). Согласно данным официальной статистики около 40 % людей в России умирают в активном трудоспособном возрасте (25–64года). Смертность мужчин трудоспособного возраста от ишемической болезни сердца (ИБС) в России выше, чем во Франции, более чем в 10раз, от мозгового инсульта (МИ) – в 6раз.
ССЗ – наиболее частая причина госпитализаций и потерь трудоспособности населения РФ
Структура смертности от ССЗ в РФ неоднородна: она варьирует в зависимости от региона и места проживания (в сельской местности смертность выше). Разброс в показателях смертности между субъектами РФ, возможно, обусловленразным социально-экономическим уровнем и доступностью ресурсов здравоохранения.
Известно, что распространенность ССЗ и смертность от них выше у лиц, имеющих низкий социально-экономический статус (низкий уровень образования и дохода).
Это связано с большей распространенностью факторов риска (ФР) – курения, нездорового питания, избыточного потребления алкоголя, а также недостаточной доступностью квалифицированной медицинской помощи. Женщины в России живут существенно дольше мужчин (разрыв составляет 12,5лет).
Избыточная преждевременная смертность приводит к низкой ожидаемой продолжительности жизни (ОПЖ) населения России. Показатели ОПЖ в России ниже, чем в странах Европейского союза, на 10–14лет.
Проведение активной кардиоваскулярной профилактики в ежедневной клинической практике – важнейшее условие снижения смертности в стране, что обусловлено следующими причинами:
1.ССЗ, обусловленные атеросклерозом, начинаютразвиваться задолго до появления первых клинических симптомов. Больные часто умирают внезапно, не получив надлежащей медицинской помощи.
2.Развитие ССЗ тесно связано с особенностями образа жизни (ОЖ) и факторами риска (ФР) – курением, нездоровым питанием, недостаточной физической активностью (ФА), избыточной массой тела (МТ), артериальной гипертонией (АГ), психосоциальными факторами (ПСФ) и рядом других.
3.Модификация ФР приводит к снижению заболеваемости и смертности от ССЗ.
4.Существующие методы лечения ССЗ (медикаментозные, эндоваскулярные и хирургические) не приводят к полному излечению. Риск сердечно-сосудистых осложнений (ССО) у этих пациентов остается высоким.
- ВПроекте Федерального Закона «Об основах охраны здоровья граждан в Российской Федерации», принятого в первом чтении Государственной Думой Российской Федерации (РФ), профилактика определяется как «комплекс мероприятий, направленных на сохранение и укрепление здоровья населения, включающих формирование здорового образа жизни (ЗОЖ), предупреждение возникновения, распространения и раннее выявление заболеваний, причин и условий их возникновения и развития, а также на устранение отрицательного воздействия на здоровье факторов внутренней и внешней среды на популяционном, групповом и индивидуальном уровнях».
- Профилактика признана на сегодняшний день приоритетным элементом медицинской помощи.
- Концепция ФР ССЗ как научная основа и ключевой элемент стратегии профилактики
- Развитие ССЗ тесно ассоциировано с особенностями ОЖ и связанных с ним ФР, которые, взаимодействуя с генетическими особенностями, способны ускорятьразвитие заболеваний.
Наибольший вклад в преждевременную смертность населения РФ вносят: АГ (35,5 %), гиперхолестеринемия (23 %), курение (17,1 %), недостаточное потребление овощей и фруктов (12,9 %), избыточная МТ (12,5 %), избыточное потребление алкоголя (11,9 %) и гиподинамия (9 %).
Результаты крупномасштабных международных исследований (в частности, исследования INTERHEART) показали, что во всем мире, независимо от региона проживания, 9факторов оказывают определяющее влияние на рискразвития инфаркта миокарда (ИМ).
Это 6ФР (повышающих рискразвития инфаркта миокарда – ИМ): дислипидемия, курение, АГ, абдоминальное ожирение (АО), психосоциальные факторы (стресс, социальная изоляция, депрессия), сахарный диабет (СД), – и 3фактора антириска (понижающих риск): употребление в достаточном количестве овощей и фруктов, регулярное употребление очень малых доз алкоголя и регулярная ФА. Распространенность основных ФР в России достаточно высока: курят 59,8 % взрослых мужчин и 9,1 % женщин, имеют АГ – 39,9 и 41,1 %, гиперхолестеринемию – 56,9 и 55,0 %, ожирение – 11,8 и 26,5 % (соответственно).
Принимая во внимание многофакторную этиологию ССЗ, тесную сопряженность ФР друг с другом и взаимопотенцирующее действие, их влияние на здоровье стали рассматривать не дихотомически, а суммарно. Была сформулирована общепризнанная на сегодняшний день концепция суммарного кардиоваскулярного риска.
- Основная задача профилактических мероприятий – выявление ФР, оценка степени суммарного кардиоваскулярного риска и его снижение у лиц с повышенным риском и пациентов ССЗ (за счет модификации всех имеющихся ФР), а также оздоровление ОЖ с целью сохранения низкого риска у лиц с низкой вероятностьюразвития заболевания.
- К числу сердечно-сосудистых (кардиоваскулярных) заболеваний, тесно связанных и обусловленных атеросклерозом, относятся:
- ●АГ;
- ●ИБС и ее осложнения (острый коронарный синдром (ОКС), ИМ);
- ●ЦВБ и их осложнения мозговые инсулты (МИ);
- ●поражения аорты (аневризмы стенки аорты);
- ●поражения периферических артерий;
- ●сердечная недостаточность (СН).
Эпидемиологические исследования показали, что нарушения спектра липидов плазмы крови, с повышением уровней ХС-ЛНП и ТГ (ХС-ЛОНП) и снижением ХС-ЛВП – дислипидемии или дислипопротеидемии (ДЛП), входят в число трех наиболее мощных ФР ССЗ.
Вто же время накопленные к настоящему времени результаты многоцентровых рандомизированных плацебо контролируемых исследований по немедикаментозной (оздоровление ОЖ) и медикаментозной (восновном с применением статинов) коррекции указанных выше ДЛП, проведенных в целях как первичной, так и вторичной профилактики ССЗ, показали возможность снижения частоты клинических осложнений ССЗ, смертности от них и общей смертности до 12–42 %.
- Установлено, что атерогенными являются следующие ДЛП:
- ●гиперхолестеринемия или повышенный уровень ОХС, преимущественно за счет повышенного уровня ХС-ЛНП;
- ●сочетание гиперхолестеринемии с гипертриглицеридемией – комбинированная гиперлипидемия.
- Факторы риска ССЗ
Артериальная гипертония (АГ) – важнейший ФР ССЗ, главным образом, определяющий высокую смертность в нашей стране. Величина АД рассматривается как один из элементов системы стратификации общего (суммарного) сердечно-сосудистого риска, является определяющей, в силу своей высокой прогностической значимости и наиболее регулируемой переменной.
Повышению АД способствует ряд факторов, тесно связанных с ОЖ: неправильное питание, курение, недостаток ФА, психоэмоциональное перенапряжение. АГразвивается в 6раз чаще у лиц, питающихся нерационально, злоупотребляющих жирной и соленой пищей, алкоголем, имеющих избыточную МТ.
Существуют два способа борьбы с высоким АД – немедикаментозный (коррекция ОЖ) и лекарственная терапия.
Курение. По данным Всемирной Организации Здравоохранения 23 % смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35–69лет, в среднем на 20лет. Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5раз чаще, чем среди некурящих.
Курильщики не только подвергают риску свою жизнь, но и жизнь окружающих (пассивное курение увеличивает риск ИБС на 25–30 %). Вдыхание сигаретного дыма негативно воздействует на факторы свёртывания, функции тромбоцитов и другие показатели, вовлечённые в процесс атеротромбоза.
Кроме того, курение может непосредственно воздействовать на функционирование эндотелиальных клеток, снижая их способность продуцировать или выделять простациклин и, таким образом, изменять агрегацию тромбоцитов и сосудистый тонус.
Уже через 6 недель соблюдения здорового образа жизни наступаютразительные перемены в здоровье, а среди бросивших курить риск возникновения ИБС значительно снижается и через 5лет становится таким же, как и у тех, кто никогда не курил.
Стратегия борьбы с курением сведена к следующим пунктам: необходимо систематически выявлять курильщиков при каждом удобном случае, следует определять степень привыкания и готовность человека к прекращению курения, всегда необходимо советовать – категорически отказаться от курения, необходимо способствовать прекращению курения, давая советы по изменению стиля жизни, никотинзаместительной терапии, его приверженности к назначенному лечению.
Сахарный диабет. При диабете ССЗ встречаются в 2–5раз чаще, чем у лиц без данной патологии.
При этом высок рискразвития таких состояний, как ишемическая болезнь сердца (ИБС), инфаркт миокарда (ИМ), артериальная гипертензия (АГ), острое нарушение мозгового кровообращения (ОНМК).
Так, 69 % больных СД имеют дислипидемию, 80 % – АГ, 50–75 % – диастолическую дисфункцию, 12–22 % – хроническую сердечную недостаточность (ХСН).
- Для выявления лиц с высоким риском СД необходиморазделить их на три категории:
- 1)общая популяция;
- 2)лица с предполагаемыми нарушениями (ожирение, артериальная гипертензия (АГ) или СД в семейном анамнезе);
- 3)пациенты с распространенными ССЗ.
Свысоким уровнем доказательности и огромным количеством исследований в рекомендациях Европейского общества кардиологов и Европейской ассоциации СД (European Society of Cardiology – EASC and the European Association for the study of diabetes – EASD) представлены следующие факты: присутствует взаимосвязь между гипергликемией и ССЗ. Висследовании DECODE было выявлено, что повышение уровня гликемии более 8ммоль/л увеличивает рискразвития сердечно-сосудистой патологии в 2раза. При этом максимальный уровень смертности был отмечен в группе повышенного уровня глюкозы в крови через 2ч после еды (>11,1ммоль/л). Вто время как снижение этого показателя всего лишь на 2ммоль/л уменьшало риск смертельного исхода при СД на 20–30 %. Аналогичное 12-летнее исследование, включавшее 95783человека, выявило, что повышение уровня гликемии до 7,8 % сопровождалось ростом риска ССЗ в 1,58раза.
Избыточная масса тела. Избыточная масса тела, особенно ожирение, повышает рискразвития ИБС и других заболеваний, связанных с атеросклерозом. Для определения наличия центрального ожирения можно судить по окружности талии и отношению окружности талии к окружности бедер.
Риск ССЗ повышается у мужчин с окружностью талии больше 94см и особенно увеличивается при окружности больше 102см, у женщин – соответственно при окружности талии больше 80см и больше 88см.
Отношение окружности талии к окружности бедер у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения.
Наиболее распространенными причинами избыточного веса являются семейные факторы (они, отчасти, могут быть генетически обусловлены, но чаще отражают общие пищевые привычки), переедание, диету с высоким содержанием жиров и углеводов, а также недостаточная физическая активность.
Избыточный вес ассоциируется с повышением общей и сердечно-сосудистой заболеваемости и смертности в связи с повышенным АД, общего холестерина, сниженным «защитным» холестерином и повышенной вероятностью СД.
Похудание рекомендуется больным с ожирением (ИМТ≥30кг/м2) и повышенным весом (ИМТ≥25 кг/м2, но94см у мужчин и >80см у женщин).
Дополнительные критерии: АГ (АД>140/90ммрт.ст); повышение уровня ТГ (>1,7ммоль/л); снижение уровня ХС-ЛВП (6,1 ммоль/л); (глюкоза в плазме крови через 2часа после нагрузки глюкозой в пределах от>7,8 до
Профилактика заболеваний сердечно-сосудистой системы
Профилактика болезней сердечно-сосудистой системы состоит из целого комплекса мероприятий, суть которых состоит в ведении так называемого здорового образа жизни.
По данным компетентных организаций, здоровье человека примерно на 50% зависит от того, какой образ жизни он ведет и социальных условий, которые его окружают, на 20% — от наследственных факторов, на 20% — от экологии, и только на 10% — от качества оказания медицинской помощи.
Предупреждение сердечно-сосудистых болезней является кардинальной модификацией образа жизни человека. В принципе, это последовательное и целенаправленное движение в сторону того, чтобы максимально улучшить качество жизни за счет избавления от разных вредных привычек.
Направления профилактики
Все предупреждающие меры можно условно разделить на 2 вида или направления:
- первичная профилактика сердечно-сосудистых заболеваний — мероприятия по предотвращению возникновения болезней сердца у здоровых людей;
- вторичная — вызвана необходимостью лечения, восстановления здоровья после опасных осложнений (инсульт, инфаркт миокарда, аритмии, недостаточность кровообращения), угрожающих смертельным исходом.
Первый вид касается тех, у кого проблемы с сердечно-сосудистой системой еще не появились. Информация должна научить, как не навредить своему здоровью.
Второй — рассчитан на более «зрелый» возраст, когда уже пришлось соприкоснуться с проблемами лечения, обследования, посчитать свои затраты на терапевтические меры и подумать о последствиях. Назначается кардиологом или терапевтом.
Ниже указаны меры тем не менее будут полезны для всех.
Почему необходимо бросить курить
Доказано вредное воздействие никотина на стенки сосудов. Он вызывает:
- спазм средних и мелких артерий эластического типа;
- ядовитое вещество непосредственно повреждает внутреннюю оболочку (интиму) и способствует проникновению в средний слой вирусов, впоследствии отложению холестериновых бляшек;
- увеличивает свертываемость крови, способствует тромбообразованию.
Все вместе приводит к нарушению питания тканей головного мозга, сердца и других органов. Патологические изменения способствуют гипертонии, распространению атеросклероза, возникновению ишемической болезни сердца.
Нарушается память, страдают умственные способности. Для снятия никотиновой зависимости при отсутствии достаточной волевой установки у пациента применяются гипноз, аутотренинг, специальные лекарственные средства.
Вред алкоголя
Этот показатель не рассматривается Европейской ассоциацией. Но для России он не менее значим, чем курение. Речь должна идти о культуре употребления спиртных напитков, отказе от крепких видов спиртного, соблюдении нормы, невозможности одновременного курения, питья кофе, закуски жирными блюдами.
Все вместе нарушает проходимость сосудов, усугубляет ситуацию, снимает все достижения лечебных процедур и препаратов.
Роль здорового питания
Всем без исключения людям после сорока лет следует перестроить питание с учетом повышенного риска атеросклероза. Необходимо отказаться от жирной и жареной пищи, сократить употребление мяса за счет повышенного введения в рацион творога, молочных блюд, овощей и фруктов. Для гипертоников существуют ограничения в употреблении соли и жидкости.
Диетологи очень рекомендуют полюбить рыбные блюда, каши, в салаты добавлять не майонез, а растительное масло. Вместо газированных напитков употреблять зеленый чай и отвары трав.
Ограничения касаются сладостей и кондитерских изделий. Калорийный состав не должен превышать потребности по возрасту и физическим параметрам. Возможно, придется прибегать к разгрузочным дням.
О физической нагрузке
Пациенты с высоким риском должны увеличить физическую активность, подобрать занятия, обеспечивающие безопасный уровень нагрузки. Показаны физические упражнения по полчаса несколько раз в неделю.
Здоровым людям рекомендуется посещение бассейна, групповые виды спортивных игр (волейбол, баскетбол, теннис). В любом возрасте показаны занятия йогой. По поводу конкретных нагрузок следует посоветоваться с врачом.
Одновременное действие климата, фитонцидов и кислорода
Медики особенно советуют заниматься на свежем воздухе или хотя бы в хорошо проветренном помещении. Аэрация усиливает снабжение тканей кислородом, сжигает жировые накопления, доставляет удовольствие, повышает настроение.
Как сократить влияние стрессов
Стрессовые ситуации обязательно возникают в нашей жизни. Негативные эмоции, переживания воздействуют на сердечно-сосудистую систему через регулирующую функцию мозга. Бороться с причинами бессмысленно, необходимо изменить свое отношение к стрессу. Тогда появится результат.
Психологи советуют:
- научиться «оставлять» на работе неприятные мысли о предстоящих делах;
- чаще гулять на природе;
- слушать классическую музыку;
- принимать контрастный душ или расслабляющие ванны;
- не увлекаться лекарствами, использовать чай из мяты, мелиссы, пустырника.