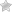Cердечно-сосудистая система – одна из важнейших систем организма, обеспечивающих его жизнедеятельность. Сердечно-сосудистая система обеспечивает циркуляцию крови в организме человека.
Кровь с кислородом, гормонами и питательными веществами по сосудам разносится по всему организму. По пути она делится указанными соединениями со всеми органами и тканями.
Затем забирает все, что осталось от обмена веществ для дальнейшей утилизации.
Сердце
Кровь циркулирует в организме благодаря сердцу. Оно ритмически сокращается как насос, перекачивая кровь по кровеносным сосудам и обеспечивая все органы и ткани кислородом и питательными веществами. Сердце – живой мотор, неутомимый труженик, за одну минуту сердце перекачивает по телу около 5 литров крови, за час – 300 литров, за сутки набегает 7 000 литров.
Круги кровообращения
Кровь, протекающую по сердечно-сосудистой системе, можно сравнить со спортсменом, который бегает на разные дистанции. Когда она проходит через малый (легочный) круг кровообращения – это спринт. А большой круг – это уже марафон.
Эти круги англичанин Вильям Гарвей описал еще в 1628 году. Во время большого круга кровь разносится по всему телу, не забывая обеспечивать его кислородом и забирать углекислый газ.
Во время этого «забега» артериальная кровь становится венозной.
Малый круг кровообращения отвечает за поступление крови в легкие, там кровь отдает углекислый газ и обогащается кислородом. Кровь из малого круга кровообращения возвращается в левое предсердие.
Большой круг кровообращения, начинающийся в левом желудочке, обеспечивает транспорт крови по всему телу. Кровь, насыщенная кислородом, перекачивается левым желудочком в аорту и ее многочисленные ветви – различные артерии.
Затем она поступает в капиллярные сосуды органов и тканей, где кислород из крови обменивается на углекислый газ. Большой круг кровообращения заканчивается небольшими венами, которые сливаются в две крупные вены (полые вены) и возвращают кровь в правое предсердие.
По верхней полой вене происходит отток крови от головы, шеи и верхних конечностей, а по нижней полой вене – от туловища и нижних конечностей.
Кровеносные сосуды
Кровеносные сосуды – эластичные трубчатые образования в теле человека, по которым силой ритмически сокращающегося сердца или пульсирующего сосуда осуществляется перемещение крови по организму. По артериям кровь бежит от сердца к органам, по венам возвращается к сердцу, а самые мелкие сосуды – капилляры – приносят кровь к тканям.
Артерии
Без питательных веществ и кислорода не может обойтись ни одна клетка. Доставку их осуществляют артерии. Именно они разносят богатую кислородом кровь по всему телу. При дыхании кислород попадает в легкие. где дальше начинается доставка кислорода по всему организму. Сначала к сердцу, потом по большому кругу кровообращения ко всем частям тела.
Там кровь меняет кислород на углекислый газ и затем возвращается в сердце. Сердце перекачивает ее обратно в легкие, которые забирают углекислый газ и отдают кислород, и так бесконечно. А еще есть легочные артерии малого круга кровообращения, они находятся в легких и по ним кровь, бедная кислородом и богатая углекислым газом поступает в легкие, где и происходит газообмен.
Затем эта кровь по легочным венам возвращается в сердце.
Вены
Кровь с углекислым газом и продуктами обмена веществ из капилляров попадает сначала в вены, а по ним движется к сердцу. Клапаны, которые есть почти у всех вен, делают движение крови односторонним.
Еще в малом круге кровообращения есть так называемые легочные вены. По ним кровь, богатая кислородом течет от легких к сердцу.
Источники:
- Козлов В.И. Анатомия сердечно-сосудистой системы. Практическая медицина, 2011г. – 192 с.
SARU.ENO.19.06.1021
Анатомия сердечно-сосудистой системы
Для того чтобы говорить о заболеваниях сердечно-сосудистой системы необходимо представлять её строение. Кровеносная система делится на артериальную и венозную. По артериальной системе кровь течёт от сердца, по венозной — притекает к сердцу. Различают большой и малый круг кровообращения.
Большой круг включает в себя аорту (восходящая и нисходящая, дуга аорты, грудной и брюшной отдел), по которой течёт кровь от левых отделов сердца.
От аорты кровь попадает в сонные артерии, кровоснабжающие головной мозг, подключичные артерии, кровоснабжающие руки, почечные артерии, артерии желудка, кишечника, печени, селезёнки, поджелудочной железы, органов малого таза, подвздошные и бедренные артерии, кровоснабжающие ноги.
От внутренних органов кровь оттекает по венам, которые впадают в верхнюю полую вену (собирает кровь от верхней половины туловища) и нижнюю полую вену (собирает кровь от нижней половины туловища). Полые вены впадают в правое сердце.
Малый круг кровообращения включает в себя лёгочную артерию (по которой, тем не менее, течёт венозная кровь). По лёгочной артерии кровь поступает в лёгкие, где обогащается кислородом и становиться артериальной. По лёгочным венам (четыре) артериальная кровь поступает в левое сердце.
Перекачивает кровь сердце — полый мышечный орган, состоящий из четырёх отделов. Это правое предсердие и правый желудочек, составляющие правое сердце и левое предсердие и левый желудочек, составляющие левое сердце.
Богатая кислородом кровь, поступающая из лёгких по лёгочным венам попадает в левое предсердие, из него — в левый желудочек и далее в аорту.
Венозная кровь по верхней и нижней полой венам попадает в правое предсердие, оттуда в правый желудочек и далее по лёгочной артерии в лёгкие, где обогащается кислородом и снова поступает в левое предсердие.
Различают перикард, миокард и эндокард. Сердце расположено в сердечной сумке — перикарде. Сердечная мышца — миокард состоит из нескольких слоёв мышечных волокон, в желудочках их больше чем в предсердиях. Эти волокна, сокращаясь, проталкивают кровь из предсердий в желудочки и из желудочков в сосуды. Внутренние полости сердца и клапаны выстилает эндокард.
- Правая коронарная артерия
- Передняя нисходящая артерия
- Ушко
- Верхняя полая вена
- Нижняя полая вена
- Аорта
- Лёгочная артерия
- Ветви аорты
- Правое предсердие
- Правый желудочек
- Левое предсердие
- Левый желудочек
- Трабекулы
- Хорды
- Трикуспидальный клапан
- Митральный клапан
- Клапан лёгочной артерии
Клапанный аппарат сердца
Между левым предсердием и левым желудочком находится митральный (двухстворчатый) клапан, между правым предсердием и правым желудочком — трикуспидальный (трёхстворчатый). Аортальныё клапан находится между левым желудочком и аортой, клапан лёгочной артерии — между лёгочной артерией и правым желудочком.
Работа сердца
Из левого и правого предсердия кровь поступает в левый и правый желудочек, при этом митральный и трикуспидальный клапан открыты, аортальный и клапан лёгочной артерии закрыты. Эта фаза в работе сердца называется диастолой.
Затем митральный и трикуспидальный клапаны закрываются, желудочки сокращаются и через открывшиеся аортальный и клапан лёгочной артерии кровь, соответственно, устремляется в аорту и лёгочную артерию.
Эта фаза называется систолой, систола короче диастолы.
Проводящая система сердца
Можно сказать, что сердце работает автономно — само генерирует электрический импульс, который распространяется по сердечной мышце, заставляя её сокращаться. Импульс должен вырабатываться с определённой частотой — в норме около 50-80 импульсов в минуту.
В проводящей системе сердца различаю т синусовый узел (находится в правом предсердии), от него идут нервные волокна к атрио-вентрикулярному (предсердно-желудочковому) узлу (расположен в межжелудочковой перегородке — стенке между правым и левым желудочками).
От атрио-вентрикулярного узла нервные волокна идут крупными пучками (правая и левая ножка Гиса), делящимися в стенках желудочков на более мелкие (волокна Пуркинье).
Электрический импульс генерируется в синусовом узле и по проводящей системе распространяется в толще миокарда (сердечная мышца).
Кровоснабжение сердца
Как и все органы сердце должно получать кислород. Доставка кислорода осуществляется по артериям, которые называются коронарными. Коронарные артерии (правая и левая) отходят от самого начала восходящей аорты (в месте отхождения аорты от левого желудочка). Ствол левой коронарной артерии делиться на нисходящую артерию (она же передняя межжелудочковая) и огибающую.
Эти артерии отдают веточки — артерия тупого края, диагональные и др. Иногда от ствола отходит так называемая срединная артерия. Ветви левой коронарной артерии кровоснабжают переднюю стенку левого желудочка, большую часть межжелудочковой перегородки, боковую стенку левого желудочка, левое предсердие.
Правая коронарная артерия кровоснабжает часть правого желудочка и заднюю стенку левого желудочка.
Теперь, когда Вы стали специалистом в области анатомии сердечно-сосудистой системы, перейдём к её заболеваниям.
Болезни системы кровообращения
Атриовентрикулярная (АВ) блокада — это нарушение работы проводящей системы сердца, при котором проведение электрических импульсов, стимулирующих сердечную мышцу, замедляется или полностью прекращается. Приводит к нарушению сердечного ритма. Может стать причиной внезапной сердечной смерти.
Аневризма аорты — это расширение аорты, диаметр которого в 1,5 раз превышает нормальные показатели. Чаще всего болезнью затрагивается конечный отдел брюшной аорты. Факторами риска являются зрелый возраст, мужской пол, табакокурение, атеросклероз (особенно в коронарных и сонных артериях), гипертоническая болезнь, ожирение, наследственность.
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту. Это не самостоятельная болезнь. Существует порядка двух десятков разных аритмий сердца, а причинами их возникновения могут быть как другие заболевания сердца, так и внесердечные болезни.
Основной критерий артериальной гипертонии (или артериальной гипертензии) как целой группы заболеваний — стабильное, то есть выявленное при неоднократных измерениях в разные дни, повышение артериального давления (АД).
Артериальная гипотензия — это снижение артериального давления более чем на 20 % от нормальных значений (120/80 мм рт. ст.). Однако при анализе эпизодов низкого давления целесообразно учитывать субъективное состояние пациента, а не только конкретные цифровые показатели, потому что гипотензия иногда может быть вариантом нормы.
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы.
Атеросклероз сосудов головного мозга (Cerebral atherosclerosis) — это хроническое заболевание, при котором в артериях головного мозга образуются атеросклеротические бляшки. Болезнь ещё называют церебральным атеросклерозом или атеросклерозом церебральных артерий.
Брадикардия — это уменьшение частоты сердечных сокращений (ЧСС) ниже 60 ударов в минуту. Само по себе сокращение ЧСС не считается заболеванием — это симптом, причиной которого могут быть как физиологические особенности организма, так и сердечная или внесердечная патология.
Артериальная гипертензия при беременности — это повышение артериального давления во время беременности(≥ 140 мм рт. ст. для верхнего и ≥ 90 мм рт. ст. для нижнего), регистрируемое неоднократно, увеличивающее риск возникновения таких тяжёлых осложнений беременности, как эклампсия и преэклампсия.
Гиперхолестеринемия — это нарушения липидного состава крови, которые сопровождаются повышением в ней концентрации холестерина.
Чаще всего такие нарушения происходят из-за неправильного питания или генетических особенностей/аномалий.
Как правило, гиперхолестеринемия долгие годы ничем себя не даёт о себе знать, но спустя время может проявиться такими осложнениями, как атеросклероз, инфаркт миокарда и инсульт.
Дислипидемия — патологический синдром, связанный с нарушением обмена липидов и липопротеидов крови. Его проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают.
Желудочковая экстрасистолия — это нарушение сердечного ритма, при котором дополнительный очаг или очаги возбуждения расположены в левом или правом желудочках сердца. Патология может быть связана с органическим заболеванием сердца или носить функциональный характер.
Инфаркт миокарда — это развитие некроза (омертвения) сердечной мышцы из-за остро возникшей недостаточности кровотока, при которой нарушается доставка кислорода к сердцу. Может сопровождаться болью в разных частях тела, нарушением сердечного ритма, головокружением, тошнотой, потливостью и другими симптомами. Требует незамедлительного лечения из-за высокой вероятности летальных исходов.
Ишемическая болезнь сердца (ИБС) — это острое или хроническое заболевание, связанное с уменьшением или полной остановкой доставки крови к миокарду (мышечной ткани сердца) в результате сужения просвета артерий сердца. ИБС возникает в результате появления в артериях сердца атеросклеротических бляшек.
Кардиомиопатия — это заболевание миокарда неизвестной этиологии, основными признаками которой являются кардиомегалия (увеличение размеров сердца) и/или сердечная недостаточность. При этом поражения клапанов, коронарных артерий, системных и лёгочных сосудов исключаются.
Мерцательная аритмия (фибрилляция предсердий) — нарушение ритма работы сердца, при котором отсутствует механическая систола предсердий и имеет место хаотичная электрическая активность их миокарда, состояние сопровождается нерегулярными сокращениями желудочков и гемодинамическими расстройствами.
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь.
Миксома сердца (Myxomas) — это наиболее распространённая первичная доброкачественная опухоль сердца. Проявляется головокружением, спонтанной ночной одышкой и кровохарканием.
Миокардиодистрофия — вторичное обратимое заболевание сердца невоспалительной и некоронарогенной природы, при котором поражается мышечный слой сердца в результате нарушения в нём обмена веществ, что приводит к снижению сократительной функции сердца.
Миокардит — это острый или хронический воспалительный процесс в миокарде (мышечной ткани сердца), обусловленный различными причинами как инфекционными, так и неинфекционными.
Наджелудочковая экстрасистолия — это нарушение сердечного ритма, вызванное внеочередными преждевременными сокращениями сердца от импульсов, исходящих из верхних или нижних отделов предсердий или из атриовентрикулярного соединения. Причины возникновения экстрасистолии могут быть связаны с заболеваниями сердечно-сосудистой системы, с болезнями других органов и систем, а также с действием определённых факторов, например, курением, стрессом и др.
Недостаточность митрального клапана — порок, при котором из-за неполного смыкания створок клапана во время сокращения желудочков сердца возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие.
Перикардит (Pericarditis) — это воспаление околосердечной сумки (перикарда). Заболевание в 85—90 % случаев проявляется острой болью в груди, ослабевающей в положении сидя с наклоном вперёд. Также перикардит может протекать с одышкой и болью в положении лёжа.
Порок сердца — это органическое поражение клапанов сердца, его перегородок, больших сосудов и миокарда. Заболевание приводит к нарушению функции сердца, застою крови в венах, тканях и органах.
Пролапс митрального клапана (ПМК) — это прогиб одной или обеих створок клапана, расположенного между левым предсердием и левым желудочком сердца, в полость левого предсердия во время сокращения сердечной мышцы. У людей с данной патологией чаще, чем у других, возникают ощущения перебоев в работе сердца: “трепыхания”, приступообразное сердцебиение
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Стеноз митрального клапана — это уменьшение отверстия, соединяющего левое предсердие с левым желудочком сердца, из-за сращения створок клапана. Развивается после 30-ти лет. Медленно прогрессирует. Сопровождается посинением участков кожи, одышкой и снижением физической активности. Чаще всего диагностируется на стадиях развития осложнений.
Стенокардия — это клинический синдром, сопровождающийся чувством дискомфорта или сжимающей, давящей болью в грудной клетке, которая может иррадиировать (отдавать) в левую руку, шею, нижнюю челюсть и эпигастральную область. В 95% случаях она возникает из-за атеросклеротической бляшки, возникшей в стенке сосуда.
Тахикардия — это симптом, при котором частота сердечных сокращений увеличивается, начиная от 100 ударов в минуту и более. Она является распространённым симптомом множества заболеваний, может серьёзно нарушить нормальную работу сердца и повысить риск инсульта.
Трепетание предсердий — это нарушение сердечного ритма, при котором блокируется проведение электрического импульса по предсердиям. При таком нарушении ритма предсердия сокращаются быстро и нерегулярно: 200-350 раз в минуту вместо 60-80 раз. Кроме учащённого сердцебиения может сопровождаться давлением в груди, головокружением, ощущением перебоев в работе сердца, страхом и волнением.
Тромбоэмболия лёгочной артерии — закупорка артерий малого круга кровообращения кровяными сгустками, в результате которой прекращается кровоснабжение лёгочной ткани, развивается некроз, возникает инфаркт-пневмония и дыхательная недостаточность.
Экстрасистолия (латинский extra — вне, снаружи + греческий systole — сокращение, сжатие) – преждевременное внеочередное возбуждение в сердце. Как правило, экстрасистолия – это эпизод необычной импульсации на фоне нормального основного ритма.
Профилактика и диагностика заболеваний системы кровообращения в пожилом возрасте
Возрастные изменения системы кровообращения в пожилом возрасте в значительной степени ограничивают ее адаптационные возможности и создают предпосылки для развития заболеваний.
У каждого человека с возрастом меняется структура сосудистой стенки. Постепенно атрофируется и уменьшается мышечный слой каждого сосуда, теряется его эластичность и появляются склеротические уплотнения внутренней стенки. Это сильно ограничивает способности сосудов к расширению и сужению, что уже является патологией.
В первую очередь страдают крупные артериальные стволы, особенно аорта. У пожилых и старых людей значительно уменьшается количество действующих капилляров на единицу площади.
Ткани и органы перестают получать необходимое им количество питательных веществ и кислорода, а это ведет к их голоданию и развитию различных заболеваний.
С возрастом у каждого человека мелкие сосуды все более и более «закупориваются» известковыми отложениями, и возрастает периферическоесосудистое сопротивление. Это ведет к некоторому повышению артериального давления.
Но развитию гипертонии в значительной мере препятствует то обстоятельство, что с уменьшением мышечной стенки крупных сосудов расширяется просвет венозного русла. Это ведет к снижению минутного объема сердца и к активному перераспределению периферического кровообращения.
Коронарное и сердечное кровообращение обычно почти не страдают от уменьшения минутного объема сердца, тогда как почечное и печеночное кровообращение сильно уменьшается. Чем старше становится человек, тем большее количество сердечных волокон атрофируется. Развивается так называемое «старческое сердце».
Идет прогрессирующий склероз миокарда, и на месте атрофированных мышечных волокон сердечной ткани развиваются волокна нерабочей соединительной ткани.
Сила сердечных сокращений постепенно снижается, происходит все более усиливающееся нарушение обменных процессов, что создает условия для энергитически-динамической недостаточности сердца в условиях напряжения.
Кроме того, в пожилом возрасте ослабляются условные и безусловные рефлексы регуляции кровообращения, все больше выявляется инертность сосудистых реакций. Исследования показали, что при старении изменяются влияния на сердечно-сосудистую систему различных структур мозга. В свою очередь изменяется и обратная связь: ослабляются рефлексы, идущие с барорецепторов крупных сосудов. Это ведет к нарушению регуляции артериального давления. В результате всех перечисленных процессов с возрастом физическая работоспособность сердца падает. Это ведет к ограничению диапазона резервных возможностей организма и к снижению эффективности его работы.
Сердце представляет собой биологический насос, благодаря работе которого кровь движется по замкнутой системе сосудов, ежеминутно прокачивая около 6 литров крови.
Изменения сердечно-сосудистой системы в виде атеросклеротического поражения в сосудистой стенке, гипертрофия стенок полостей сердца, расширение полостей сердца носит последовательный , непрерывный и прогрессирующий характер и приводит к нарушению ее структуры и функции.
Повышенное артериальное давление , гипертрофия левого желудочка, диастолическая дисфункция левого желудочка приводят к хронической сердечной недостаточности, которая резко увеличивается с возрастом. Вначале изменения сердца носят приспособительный характер и не прявляются клинически.
Клинические симптомы (например, одышка) отмечаются сначала при физических нагрузках, затем толерантность к ним снижается, одышка возникает при небольших нагрузках, затем в покое и даже в положении лежа.
Хроническая сердечная недостаточность – это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящий к снижению насосной функции сердца и недостаточному кровоснабжению органов и тканей, который проявляется одышкой, сердцебиением, утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме.
Застой крови в легких, кроме одышки вызывает сухой кашель. Отеки при хронической сердечной недостаточности чаще всего располагаются на ногах. Вначале отеки появляются в области лодыжек, нарастают к вечеру и проходят к утру. При дальнейшем развитии болезниотеки захватывают другие части тела. Также появляются повышенная утомляемость и мышечная слабость при физических нагрузках.
Факторами риска для развития сердечно-сосудистых заболеваний является курение, повышенный холестерин плазмы крови, артериальное давление. Все большее значение приобретают избыточная масса тела, ожирение, сахарный диабет, психосоциальный стресс, избыточное потребление алкоголя..
Особенностью пожилых людей является сочетанное поражение органов и систем, наличие нескольких заболеваний, требующих назначения нескольких препаратов одновременно.
Для профилактики развития сердечно-сосудистых заболеваний и развития обострений заболевания необходимо вести здоровый образ жизни, который включает в себя:
Физическую активность, которая показана любому пациенту, но ее объем зависит от исходного состояния здоровья, подготовленности пациента к физической нагрузке, от наличия хронических заболеваний. Физические тренировки улучшают психологический статус пациента, повышают его устойчивость к физическим нагрузкам.
- Сохранять и поддерживать здоровый вес тела, обеспечивая баланс между количеством потребляемой энергии и физической активностью.
- Продукты питания должны быть богатыми витаминами, солями калия, магния, кальция.
- Правильная организация питания.
- Исключение курения.
- Необходимо научиться расслабляться при стрессовых ситуациях.
- Полноценный сон, занятия лечебной физкультурой.
- Пожилой возраст – не повод сидеть дома (посещение культурных мероприятий, положительные эмоции).
Статью подготовила врач-дерматовенеролог Л.В. Крюкова.
Нарушение кровообращения
Общие сведения
Здоровье организма зависит от состояния системы кровообращения. Нарушение кровоснабжения органа организма приводит к тому, что ткани не могут получить необходимого колличества питательных веществ, кислорода. В результате у человека замедляется обмен веществ, развивается гипоксия.
Помимо этого происходит замедление обмена веществ. Развивается гипоксия – пониженное содержание кислорода в организме или отдельных органах и тканях. Это может привести к развитию серьезных заболеваний.
В итоге, от состояния системы кровообращения зависит здоровье организма в целом.
Нарушения кровообращения
Обеспечение кровотока – сложный процесс, который зависит от функционирования сердца, целостности сосудов. В зависимости от локализации кровообращение может быть:
Общие расстройства могут возникать в организме в результате нарушения работы сердца, изменений физико-химических свойств крови. Нарушения крово- и лимфообращения обусловлены структурно-функциональными повреждениями сосудистого русла на каком-либо из его участков – в одном органе, части органа или части тела.
При каких заболеваниях возникает нарушение кровообращения
Необходимо понимать, что деление нарушений кровообращения на общие и местные довольно условное, так как в аспекте снижения артериального давления в аорте приводит к понижению кровоснабжения коркового вещества почек. Что, в свою очередь, активирует ренин-ангиотензиновую систему и вызывает повышение давления.
Местные расстройства кровообращения являются следствием общих нарушений. При общем венозном полнокровии нередко развивается тромбоз вен нижних конечностей.
Инфаркт миокарда является первой причиной сердечной недостаточности, а кровотечение как местный процесс может быть причиной общего острого малокровия.
Общие нарушения кровообращения:
- общее артериальное полнокровие;
- венозное полнокровие;
- малокровие (острое или хроническое);
- сгущение крови;
- разжижение крови;
- шок;
- ДВС-синдром.
Артериальная гиперемия – это увеличение числа форменных элементов крови (эритроцитов), иногда сочетающееся с увеличением объема циркулирующей крови. Процесс встречается относительно редко: при подъеме на высоту, у жителей горных мест, у людей с патологией легких, а также у новорожденных. Симптоматика может быть следующая:
- покраснение кожных покровов;
- повышение артериального давления.
Наибольшее значение имеет артериальное полнокровие при болезни Вакеза (истинная полицитемия) – заболевании, при котором имеет место истинная гиперпродукция эритроцитов.
Общее венозное полнокровие
Одно из самых частых типов общих нарушений кровообращения – общее венозное полнокровие. Оно является клинико-морфологическим проявлением легочно-сердечной недостаточности.
В патогенезе общего венозного полнокровия играют роль три основных фактора:
- нарушение деятельности сердца;
- легочные заболевания;
- повреждения грудной клетки.
Нарушения деятельности сердца или сердечная недостаточность может быть связана с приобретенными и врожденными пороками сердца. Еще причинами могут быть:
- воспалительные заболевания сердца (миокардит, эндокардит);
- кардиосклероз различной этиологии (атеросклеротический, постинфарктный);
- инфаркт миокарда.
Легочные заболевания сопровождаются уменьшением объема сосудов малого круга кровообращения:
- пневмосклероз различной этиологии;
- эмфизема легких;
- хроническая неспецифическая пневмония;
- пневмокониозы.
При повреждениях грудной клетки, а еще плевры и диафрагмы, происходит нарушение присасывающей функции грудной клетки:
- плевриты;
- пневмоторакс;
- деформации грудной клетки.
Острое венозное полнокровие является проявлением синдрома острой сердечной недостаточности и гипоксии. Причин может быть несколько, а именно:
- инфаркт миокарда;
- острый миокардит;
- тромбоэмболия легочной артерии;
- пневмоторакс;
- все виды асфиксии.
В результате гипоксии может быть поврежден гистогематический барьер, повышается проницаемость капилляров. Помимо этого, в тканях наблюдается:
- венозный застой;
- плазморрагия;
- отек;
- стазы в капиллярах.
В паренхиматозных органах появляются дистрофические и некротические изменения.Причиной венозного полнокровия легких является левожелудочковая сердечная недостаточность. Острое венозное полнокровие вызывает расширение альвеолярных капилляров, которое сопровождается отеком легким. Также могут возникнуть внутриальвеолярные кровоизлияния.
Общее малокровие
В зависимости от этиологии и патогенеза различают:
- острое малокровие;
- хроническое малокровие.
Общее острое малокровие развивается при большой потере крови, за счет уменьшения объема циркулирующей крови (ОЦК) в общем круге кровообращения в короткий промежуток времени.
Причины возникновения острого малокровия:
- травмы с повреждением органов, тканей, сосудов;
- самопроизвольный разрыв крупного, патологически измененного сосуда или сердца;
- разрыв патологически измененного органа (внематочная беременность, туберкулез легких, язва желудка).
Симптоматика заболевания выражается:
- бледностью кожи;
- головокружением;
- частым слабым пульсом;
- низким кровяным давлением.
Больные погибают следствие гиповолемического шока.
Хроническое малокровие (анемия) – это уменьшение количества эритроцитов и/или содержания гемоглобина в объемной единице крови. Общий объем циркулирующей крови в организме не изменяется. Причины общего хронического малокровия:
- заболевания кроветворных органов (анемия);
- инфекции (туберкулез, сифилис);
- паразиты (глистные инвазии);
- экзогенные интоксикации (отравление свинцом, бензолом, угарным газом);
- эндогенные интоксикации (отравление продуктами азотистого обмена).
- голодание;
- авитаминоз.
Клинические проявления заболевания:
- бледность,
- слабость;
- пониженная работоспособность,
- головокружение,
- обморочные состояния.
Анализ крови при заболевании анемией показывает снижение количества эритроцитов и уменьшение содержания гемоглобина.
Сгущение и разжижение крови
Сгущение крови характеризируется уменьшением содержания в периферической крови воды и некоторых электролитов. В результате повышается вязкость крови, изменяются реологические свойства, а количество клеток на единицу объема относительно увеличивается. Сгущение крови развивается при потере большого количества жидкости. Причины могут быть совершенно разные:
- тяжелые формы дизентерии;
- сальмонеллез;
- отравление отравляющими веществами;
- ятрогенная патология.
Разжижение крови (гидремия) это увеличение количества воды в периферической крови человека. Наблюдается у пациентов достаточно редко при:
- болезнях почек;
- гиперволемии;
- при возмещении ОЦК плазмой и кровезаменителями после кровопотери;
- в некоторых случаях реанимации и интенсивной терапии, если врачи с целью детоксикации вводят большое количество жидкости внутривенно.
Синдром диссеминированного внутрисосудистого свертывания
ДВС-синдром характеризуется распространенным образованием маленьких тромбов в микроциркуляторном русле всего организма.
Вместе с несвертываемостью крови приводит к множественным массивным кровоизлияниям. Заболевание требует ранней диагностики и срочного лечения.
В его основе лежит дискоординация функций свертывающей и противосвертывающей систем крови, ответственных за гемостаз.
Возможные причины ДВС-синдрома:
- инфекции (грибковая инфекция; менингококковый сепсис, риккетсиозы);
- тяжелая виремия (геморрагическая лихорадка);
- неонатальные или внутриматочные инфекции;
- гинекологические заболевания (отслойка плаценты, эмболия околоплодными водами);
- болезни печени (цирроз);
- злокачественные опухоли;
- травмы;
- лихорадка;
- хирургические вмешательства с искусственным кровообращением;
- внутрисосудистый гемолиз;
- тяжелый шок;
- укусы змей.
Многочисленные тромбы сосудов микроциркуляторного русла при ДВС-синдроме приводят к нарушению перфузии тканей с накоплением в них молочной кислоты и развитием ишемии, а также к образованию микроинфарктов в органах тела.
Шок это клиническое состояние, которое связано с уменьшением эффективного сердечного выброса, нарушением ауторегуляции микроциркуляторной системы. Характерно уменьшение кровоснабжения тканей, что ведет к деструктивным изменениям внутренних органов. Различают следующие виды шока:
- гиповолемический;
- нейрогенный;
- септический;
- кардиогенный;
- анафилактический.
Местные расстройства кровообращения
Местные нарушения расстройства кровообращения могут быть следующими:
- артериальное полнокровие;
- венозное полнокровие;
- тромбоз;
- эмболия;
- ишемия;
- инфаркт;
- кровотечения;
- стаз крови.
Местное артериальное полнокровие (артериальная гиперемия) – увеличение притока артериальной крови к органу или ткани. Специалисты выделяют гипермию:
- физиологическую;
- патологическую.
Ярким примером физиологической артериальной гиперемии может быть краска стыда на лице, розово-красные участки кожи на месте ее теплового или механического раздражения.
Ангионевротическая гиперемия наблюдается при вазомоторных расстройствах и характеризуется ускорением тока крови не только в обычно функционирующих, но и в открывающихся резервных капиллярах. Кожа и слизистые оболочки становятся красными, слегка припухшими, на ощупь теплыми или горячими. Обычно эта гиперемия быстро проходит, не оставляя следов на теле.
Коллатеральная гиперемия возникает в условиях закрытия магистральной артерии атеросклеротической бляшкой. Притекающая кровь устремляется по коллатералям, которые при этом расширяются. Большое значение в развитии коллатеральной артериальной гиперемии имеют темпы закрытия магистрального сосуда и уровень артериального давления.
Постанемическая гиперемия развивается в тех случаях скопления жидкости в полостях, вызывает ишемию. Сосуды ранее обескровленной ткани резко расширяются и переполняются кровью. Опасность артериальной гиперемии в том, что переполненные сосуды могут разрываться и приводить к кровотечению и кровоизлиянию. Может наблюдаться малокровие головного мозга.
Вакатная гиперемия развивается в связи с уменьшением барометрического давления. Примером такого полнокровия является гиперемия кожи под действием медицинских банок. Воспалительная гиперемия является одним из важных клинических признаков любого воспаления.
Местное венозное полнокровие
Венозная гиперемия развивается при нарушении оттока венозной крови от органа или части тела. Специалисты различают гипермию:
- обтурационную венозную;
- компрессионную венозную гиперемию;
- коллатеральную венозную гиперемию.
Стаз крови это замедление, вплоть до полной остановки тока крови в сосудах микроциркуляторного русла в капилярах. Стазу крови могут предшествовать:
- венозное полнокровие (застойный стаз);
- ишемия.
Стаз крови характеризуется остановкой крови в капиллярах и венулах с расширением просвета и склеиванием эритроцитов в гомогенные столбики (это отличает стаз от венозной гиперемии). Гемолиз и свертывание крови при этом не наступают.
Стазы наблюдаются при следующих заболеваниях:
- ангионевротические кризы (гипертоническая болезнь, атеросклероз);
- острых формах воспаления;
- вирусные заболевания (грипп, корь).
Чувствительной к расстройствам кровообращения и гипоксии является кора головного мозга. Стаз может привести к микроинфаркту. Обширные стазы в очагах воспаления несут с собой опасность развития омертвения тканей, что в корне может изменять ход воспалительного процесса.
Кровотечения
Кровотечением называют выход крови из просвета сосуда или полости сердца. Если кровь изливается в окружающую среду, то говорят о наружном кровотечении, если в полости тела организма – о внутреннем кровотечении. Примерами наружного кровотечения могут быть:
- кровохарканье;
- кровотечение из носа;
- рвота кровью;
- выделение крови с калом.
При внутреннем кровотечении кровь может накапливаться в полости перикарда, плевры, брюшной полости. Кровоизлияние – это частный вид кровотечения. Причинами кровотечения (кровоизлияния) могут быть разрыв, разъедание и повышение проницаемости стенки сосуда. Кровоизлияния различают:
- точечные;
- кровоподтек;
- гематома;
- геморрагическая инфильтрация.
Тромбоз это прижизненное свертывание крови в просвете сосуда, в полостях сердца или выпадение из крови плотных масс. Образующийся при этом сверток крови называют тромбом.
Кроме системы свертывания, существет система, обеспечивающая регуляцию гемостаза: жидкое состояние крови в сосудистом русле в нормальных условиях.
Исходя из этого, тромбоз представляет собой проявление нарушения регуляции системы гемостаза.
Факторы, влияющие на тромбообразование:
- повреждение эндотелия сосудов;
- изменения тока крови;
- изменения физико-химических свойств крови.
Причинами тромбоза могут стать:
- инфекции;
- злокачественные опухоли;
- послеоперационный период;
- болезни сердечно-сосудистой системы.
Локализация тромбоза определяет последующее лечение, существует тромбоз:
- артериальный;
- сердечный;
- венозный (тромбофлебит, флеботромбоз).
Тромбоз не всегда имеет определённые проявления. Симптомы возникают, если тромб увеличивается в размерах и поднимается выше голени (это может вызвать отек и боль в ноге).